Аритмії серця
Аритмі́ї се́рця (грец. α — не і ρυθμος — ритм) — група порушень діяльності серця, пов'язаних з розладом ритмічності, послідовності та сили скорочень серцевого м'яза.
| Аритмії серця | |
|---|---|
 | |
| Спеціальність | кардіологія |
| Препарати | Морацизин[1], аміодарон[1][2], лідокаїн[1], encainided[1], папаверин[1], tocainided[1], пропафенон[1][2], дронедарон[2], Дигоксин[2], метопролол[2], atenolol/chlorthalidoned[2], флекаїнід[2], dabigatran etexilated[2], соталол[2], Ривароксабан[2] і дофетилід[2] |
| Класифікація та зовнішні ресурси | |
| МКХ-10 | I47 і I49 |
| OMIM | 115000 |
| DiseasesDB | 15206 |
| MeSH | D001145 |
| | |
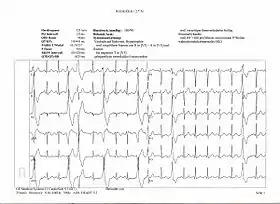
Аритмії серця зумовлені порушенням його властивостей (автоматизму скорочень, збудливості, провідності). Їх спостерігають при багатьох захворюваннях, зокрема при хворобах серця (міокардит, міокардіосклероз тощо), при порушеннях нервової регуляції серця, що не супроводиться патологічними змінами серцевого м'яза тощо.
Іноді аритмії серця являють собою фізіологічне явище, яке виникає в процесі пристосування організму до різних умов внутрішнього та зовнішнього середовища. Основні форми аритмій серця є прискорення скорочень серця (тахікардія), сповільнення їх (брадикардія), приступи серцебиття (зокрема, пароксизмальна тахікардія), блокади (зокрема, блокада правої ніжки пучка Гіса) тощо.
Деякі види аритмії серця перебігають непомітно для хворого, інші — супроводяться неприємним відчуттям серцевих «перебоїв», запамороченням. Виявляють аритмії серця вислуховуючи серце, досліджуючи пульс, проводячи електрокардіографічне дослідження.
Класифікація аритмій серця
Порушення утворення імпульсу:
А. Порушення автоматизму синусового вузла (номотопні аритмії):
- синусова тахікардія;
- синусова брадикардія;
- синусова аритмія;
- синдром слабкості синусового вузла;
- зупинка синусового вузла.
Б. Ектопічні (гетеротопні) ритми, обумовлені переважанням автоматизму ектопічних центрів:
- повільні (що заміщають) вислизаючі ритми: передсердні, з атріовентрикулярного з'єднання; шлуночкові; змішані;
- міграція джерела водія ритму;
- прискорені ектопічні ритми (пароксизмальні тахікардії).
В. Ектопічні (гетеротопні) ритми, переважно не пов'язані з порушенням автоматизму:
- екстрасистолія (передсердна; з атріовентрикулярного з'єднання; шлуночкова; політопна);
- пароксизмальна тахікардія (передсердна; з а/в; шлуночкова; політопна);
- тріпотіння передсердя;
- мерехтіння передсердя;
- тріпотіння і мерехтіння шлуночків.
Порушення провідності:
- Синоаурикулярна блокада.
- Синоатріальна блокада.
- Внутрішньопередсердна блокада.
- Атріовентрикулярна блокада.
- Внутрішньошлуночкові блокади.
- Асистолія шлуночків.
- Синдром передчасного збудження шлуночків (синдром Вольфа-Паркинсона-Уайта (англ. WPW)).
- Синдром укорочення інтервалу PQ (CLC).
Симптоми
Найбільш поширеним симптомом аритмії є усвідомлення патологічного серцебиття. Це можуть бути нечасті, часті або безперервні серцеві скорочення. Деякі з цих аритмій нешкідливі (хоча вони і відвертають увагу пацієнтів), але деякі з них можуть призвести до несприятливих наслідків.
Частіше всього аритмії не викликають симптомів і не пов'язані з підвищеною смертністю. Проте деякі безсимптомні аритмії спонукають виникнення побічних ефектів. Такі приклади включають підвищений ризик згортання крові в порожнинах серця та підвищений ризик недостатньої крові, що надходить до серця через слабке серцебиття. Інші підвищені ризики - емболізація та інсульт, серцева недостатність та раптова серцева смерть.
Якщо аритмія призводить до серцебиття, яке є занадто швидким, занадто повільним або занадто слабким, щоб забезпечити потреби організму, це проявляється як зниження артеріального тиску і може спричинити запаморочення, втрату свідомості або загальмованість.
Деякі види аритмії приводять до зупинки серця або раптової смерті.
Медична оцінка аномалій з використанням ЕКГ-однак є одним із способів діагностики та оцінки ризику будь-якої аритмії.
Диференційна діагностика
Нормальна електрична активність
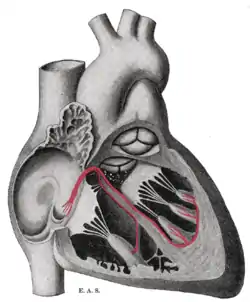
Кожне серцебиття починається з електричного імпульсу, який посилає невелика ділянка кардіоміоцитів, розташована у правому передсерді, який називається синусовим вузлом або вузлом "SA". Імпульс спочатку проходить по передсердях, а потім активує атриовентрикулярний (або AV) вузол, який, як правило, є єдиним електричним зв'язком між передсердями та шлуночками (основними камерами перекачування крові). Потім імпульс поширюється через обидва шлуночки через пучок Гиса та волокна Пуркін'є, що викликає синхронне скорочення міокарда та формує таким чином пульс.
У дорослих нормальна частота серцевих скорочень коливається від 60 до 90 ударів на хвилину. Частота пульсу, як і дихання, у дітей набагато швидша. У спортсменів, однак, частота серцевих скорочень в спокої може бути такою ж або навіть сповільненою до 40 ударів на хвилину, і вважається нормальною.
Термін "синусова аритмія" означає нормальне явище змінного серцевого ритму та уповільнення частоти серцевих скорочень, що відбувається при вдиху та видоху під час дихання. Він, як правило, досить виражений у дітей і поширеність його неухильно зменшується з віком. Також його можна спостерігати під час медитаційних дихальних вправ, які передбачають глибоке вдихання та затримку дихання.
Брадикардія
Повільний ритм (менше 60 ударів / хв) позначається брадикардією. Він може бути викликаний уповільненим надходженням сигналу від синусового вузла (синусова брадикардія), паузою в нормальній активності синусового вузла (зупинка синусового вузла) або блокуванням електричного імпульсу на шляху від передсердь до шлуночків (AV блокада або блок серця). Серцева блокада буває різного ступеню важкості. Може бути викликана отруйною дією деяких речовин, що впливають на AV вузол, або незворотним пошкодженням вузла. Брадикардії також можуть розвиватись при нормально функціонуючому серці, частіше у спортсменів. Брадикардія також виникає при деяких типах судом.
Тахікардія
У дорослих та дітей віком старше 15 років частота серцевих скорочень, що перевищує 100 ударів на хвилину, позначається як тахікардія. Вона може призвести до серцебиття; однак, тахікардія не обов'язково є аритмією. Підвищений серцевий ритм - це нормальна реакція на фізичні вправи або емоційний стрес. Це опосередкований вплив симпатичної нервової системи на синусовий вузол і називається синусова тахікардія. До інших чинників, які посилюють активність симпатичної нервової системи у серці, належать всмоктувані або ін'єкційні речовини, як-от кофеїн або амфетаміни, а також гіперфункцію щитоподібної залози (гіпертиреоз) або анемію.
Тахікардія, яка не є синусова тахікардія, як правило, виникає внаслідок додавання ненормальних імпульсів до нормального серцевого циклу. Аномальні імпульси можуть починатися з одного з трьох механізмів: автоматичності, повторного вводу або підвищеної активності. Спеціалізована форма повторного входу електричного імпульсу називається фібриляцією.
Хоча термін "тахікардія" відомий ще понад 160 років, основи класифікації аритмій все ще обговорюються.
Серцеві дефекти
Вроджені дефекти серця - це структурні або електричні проблеми серця, які виникають при народженні. Проблеми з електричною провідністю серця можуть викликати дуже швидкі або навіть смертельні аритмії.
Синдром Вольфа-Паркінсона-Уайта пов'язаний з додатковим шляхом в серці, який складається з електричної м'язової тканини. Ця тканина дозволяє електричному імпульсу, який стимулює серцебиття, передаватися дуже швидко.
Подовжений інтервал QT є ще однією складною проблемою серця і є суттєвим фактором смертності. Існує декілька методів лікування таких захворювань, як катетерна аблація, медикаментозне лікування або зміна способу життя, щоб мати менше стресу та фізичних вправ. При дотриманні цих умов можна жити повноцінним і щасливим життям.
Автоматизація
Автоматизація характерна для серцевої м'язової клітини, яка генерує імпульс самостійно. Всі м'язові клітини серця мають здатність ініціювати потенціал дії; однак, лише деякі з цих клітин призначені для того, щоб першими стимулювати серцебиття. Ці клітини знаходяться в провідній системі серця і складають вузол SA, AV вузол, пучок Гиса та волокна Пуркіньє. Синоатріальний вузол - це єдине спеціальне формування в передсерді, що має більш високу автоматичність (швидший кардіостимулятор), ніж решта серця, і, отже, зазвичай відповідає за встановлення частоти серцевих скорочень та ініціювання кожного серцевого биття.
Будь-яка частина серця, яка ініціює імпульс, незважаючи на ритм синоатріального вузла, називається ектопічним вогнищем і є, за визначенням, патологічним явищем. Це може спричинити передчасне скорочення, або, якщо ектопічне вогнище генерує імпульси часто, ніж синоатріальний вузол, це може спричинити стійкий ненормальний ритм. Ритми, що утворюються позаматковим фокусом у передсердях або атріовентрикулярних вузлах, є найменш небезпечними дисаритміями; але вони все ще можуть призвести до зниження ефективності роботи серця, тому що сигнал досягає різних частин серцевого м'яза з різним часом, ніж зазвичай, і може бути відповідальним при слабко скоординованих скороченнях.
Умови, що збільшують автоматичність, включають стимуляцію симпатичної нервової системи та гіпоксію. Отриманий серцевий ритм залежить від того, де починається перший сигнал: якщо це синоатріальний вузол, ритм залишається нормальним, але швидким; якщо це ектопічне вогнище, тоді можуть розвиватися різні типи дисаритмії.
Ре-ентрі
Аритмії часто виникають тоді, коли електричний імпульс періодично рухається по замкнутому колу всередині серця, а не переміщується з одного кінця серця в інший, а потім затихає.
Кожна серцева клітина здатна передавати імпульси збудження в кожному напрямку, але це буде виконуватись лише один раз протягом короткого часу. Як правило, потенційний імпульс дії поширюється по серцю досить швидко, але при цьому кожна клітина збуджується за цей час лише один раз. Проте, якщо є деяка суттєва неоднорідність рефрактерного періоду, або якщо провідність є надзвичайно повільною в деяких областях (наприклад, при пошкодженні серця), то клітини міокарда не можуть активувати швидкий канал натрію, тому частина імпульсу прибуває запізно і потенційно трактується як новий імпульс. Залежно від часу, це може призвести до стійкого ненормального ритму.
Як своєрідний повторний вхід, вихри збудження в міокарді (автоматичні вогнищеві вихори) вважаються головним механізмом серцевих аритмій, які загрожують життю. Зокрема, автохвильовий ревербератор часто поширюється по тонким стінкам передсердь, іноді призводячи до тріпотіння передсердь. Повторні імпульси також відповідають за більшість пароксизмальної суправентрикулярної тахікардії та небезпечної шлуночкової тахікардії. Ці типи схем повторного входу відрізняються від синдромів WPW, в яких використовуються ненормальні шляхи провідності.
Хоча омега-3 жирні кислоти з риб'ячого жиру можуть захистити від аритмій, вони можуть сприяти повторному входу імпульсу.
Фібриляція
Коли камери серця скорочуються по причині проходження хаотичних електричних імпульсів, вони, як кажуть, перебувають у стані фібриляції.
Фібриляція може виникає в передсердях (фібриляція передсердь) або шлуночках (фібриляція шлуночків): фібриляція шлуночків неминуче загрожує життю.
Фібриляція передсердь може бути пов'язана з серйозними основними захворюваннями і повинна бути діагностована лікарем. Цей стан, як правило, не вимагає швидкої медичної допомоги.
Фібриляція шлуночків зачіпає нижні камери серця; завжди вимагає невідкладної медичної допомоги. Якщо не лікувати, фібриляція шлуночків може призвести до смерті протягом декількох хвилин. Коли серце знаходиться в стані фібриляції, ефективне перекачування крові порушується. Часом цей стан ототожнюється із зупинкою серця. Людина, яка страждає від неї, не виживе, якщо серцево-легенева реанімація (СЛР) і дефібриляція не будуть забезпечені негайно.
СЛР може продовжити виживання мозку при відсутності нормального пульсу, проте дефібриляція - це єдине втручання, яке може відновити здоровий серцевий ритм. Дефібриляція виконується шляхом нанесення електричного шоку серцю, дозволяючи нормальному ритму відновити себе.
Діагностика
Серцева аритмія найчастіше виявляється простими, але неспецифічними способами: аускультація серцебиття зі стетоскопом або відчуття периферичних імпульсів. Вони звичайно не можуть діагностувати специфічну аритмію, але можуть дати загальний висновок про частоту серцевих скорочень, регулярність або нерегулярність ритму. Не всі електричні імпульси серця створюють чутливі або відчутні удари; при багатьох аритміях серця передчасні або ненормальні удари не дають ефективного нагнітання крові, і вони відчуваються як "пропущені" удари.
Найпростішим специфічним діагностичним тестом для оцінки серцевого ритму є електрокардіограма. Також використовується холтерівський моніторинг - це ЕКГ, записане протягом 24 годин, для виявлення аритмій, які можуть виникати короткочасно та непередбачувано протягом дня.
Більш просунуте дослідження електричної активності серця може бути виконане для оцінки джерела неправильного серцебиття. Це може бути досягнуто за допомогою електрофізіологічного дослідження, ендоваскулярної процедури, яка використовує катетер для "прослуховування" електричної активності серця зсередини. Крім того, якщо виявляється джерело аритмій, часто анормальні клітини можуть бути усунуті і аритмія назавжди вилікується.
Трансезофагальна стимуляція передсердь - використовується електрод, вставлений через стравохід, який підводиться до частини, де відстань до задньої стінки лівого передсердя становить лише приблизно 5-6 мм (залишається постійною незалежно від віку і ваги).
Лікування
Лікування аритмії серця спрямоване на усунення основного захворювання; при аритміях серця застосовують ряд медикаментів: наперстянка, строфантин, валеріана, хінідин, атропін та інші протиаритмічні препарати.
Література
- Українська радянська енциклопедія : у 12 т. / гол. ред. М. П. Бажан ; редкол.: О. К. Антонов та ін. — 2-ге вид. — К. : Головна редакція УРЕ, 1974–1985.
Посилання
- «Аритмії та блокади» Український кардіологічний портал
- Порушення ритму і провідності серця
- Аритмія
- NDF-RT
- Drug Indications Extracted from FAERS — doi:10.5281/ZENODO.1435999