Міжхребцева грижа
Міжхребцева грижа, грижа міжхребцевого диска (лат. hernia disci intervertebralis), інколи спинномозкова грижа, розм. міжхребцева кила — це ураження хребта, при якому відбувається розрив зовнішнього фіброзного кільця міжхребцевого диска й м'яка центральна частина випинає за його межі. Даному захворюванню зазвичай сприяє вікове фіброзне переродження зовнішнього кільця. Травма також є частою причиною такого пошкодження. Часто мають місце обидві причини. Частіше всього мають місце задньо-бокові пошкодження кільця внаслідок протидії задньої поздовжньої зв'язки в спиномозковому каналі[1].
| Грижа міжхребцевого диска | |
|---|---|
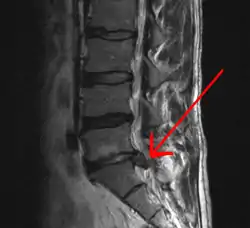 Грижа міжхребцевого диска на МРТ Грижа міжхребцевого диска на МРТ | |
| Спеціальність | нейрохірургія |
| Класифікація та зовнішні ресурси | |
| МКХ-10 | M51.2 |
| OMIM | 603932 |
| DiseasesDB | 6861 |
| eMedicine | orthoped/ |
| MeSH | D007405 |
| | |
Грижа диска, як правило, є наступним етапом розвитку вже наявної у пацієнта протрузії диска — стану, при якому зовнішній шар фіброзного кільця залишається недоторканим, але може випучуватися, коли диск знаходиться під тиском. На відміну від грижі, при протрузії пульпозне ядро не виходить за межі зовнішніх шарів.
Мінімальні пошкодження фіброзного кільця загоюються протягом декількох тижнів. Медикаментозне лікування, масаж та кваліфікована лікувальна фізкультура (кінезітерапія), які покращують місцевий кровообіг, знімають запалення, як правило, ефективні при протрузіях, випучуваннях, та розривах фіброзного кільця міжхребцевого диска. Але у важких випадках — при стійкому больовому синдромі, наявності симптомів випадіння чутливості, наростанні слабкості та атрофії м'язів у зонах інервації відповідних спинномозкових корінців, необхідне хірургічне втручання[2].
Ознаки і симптоми
Симптоми міжхребцевої грижі можуть відрізнятися в залежності від розташування кили і типу м'яких тканин, які залучені до патологічного процесу. Вони можуть коливатися від малого болю, навіть відсутності болю, якщо диск є єдиною ураженою тканиною, аж до нестерпного болю в шиї або в попереку, який іррадіює (віддає) в ділянки, що обслуговуються ураженими нервовими корінцями й наразі подразнюються або стискаються випучуванням міжхребцевого диску. Тому часто кили міжхребцевих дисків діагностуються не відразу, адже пацієнти приходять з невизначеними болями в стегнах, колінах або стопах. Інші симптоми можуть включати сенсорні порушення, такі як оніміння, поколювання, парестезії, а також рухові зміни, такі як м'язова слабкість, параліч і відсутність рефлексів. На відміну від пульсуючого або минучого болю, який може бути викликаний м'язовим спазмом, біль від кили міжхребцевого диска зазвичай є безперервним. Якщо видавлений з серцевини диску вміст пульпозного ядра не тисне на м'які тканини й нерви, він може не викликати жодних симптомів. Під час одного з досліджень шийного відділу хребта у безсимптомних добровольців знайшли поодинокі протрузії диска у 50 % учасників, що свідчить про те, що значна частина населення може мати міжхребцевої грижі в шийному відділі, які не викликають помітних симптомів.[3][4]
Випучування диска може викликати не лише біль в спині, шиї й по ходу нерва, але й нетримання кишківника і сечового міхура .[5]
Як правило, симптоми спостерігаються лише на одній стороні тіла. Якщо пролапс дуже великий і тисне на нерви в хребті або й на кінський хвіст, (див. статтю Спинний мозок) можуть бути порушення в обох сторонах тіла, часто з серйозними наслідками. Компресія кінського хвоста може призвести до незворотного пошкодження нерва. Нервові пошкодження можуть привести до втрати контролю кишківника і сечового міхура, а також статевої дисфункції. Такий розлад називається синдромом кінського хвоста.
Причини
Більшість авторів головною й найбільш частою причиною грижі міжхребцевого диска вважають саме його дегенеративні зміни, а травму — менш значущою.[6] Дегенерація диска відбувається як через остеохондроз, так і через старіння.[7] Через дегенеративні процеси компоненти диска, його пульпозне ядро й фіброзне кільце стають більш чутливими до зміни навантаження. Зокрема, ядро стає волокнистим, жорсткішим, менш еластичним і менш здатним витримувати тиск, який тепер більше передається на фіброзне кільце. Те, в свою чергу, не витримує підвищеного тиску й такий стан може призвести до утворення тріщин. Якщо такі тріщини доходять зсередини до периферії, вміст ядра може вийти назовні й утворитися кила диска.
Грижа диска може виникнути як у результаті загального зносу, так і тривалих вимушених поз на роботі й у побуті: «сидячої» роботи, звички сидіти навпочіпки, постійного перебування за кермом, або малорухливого способу життя.[8] Професійні спортсмени, особливо, ігрових видів спорту, таких як футбол, схильні також до кили диска.[9][10] Кила часто є наслідком раптового або різкого вигину або крутильних рухів, нижньої частини спини.
Деякі гени також пов'язані з дегенерацією міжхребцевих дисків. Найбільш вірогідно залучені до процесу дегенерації диска гени колагену типу I (type I collagen (sp1 site)), колагену типу IX, вітамін-D-рецепторів, ММР3, інтерлейкіну-1 та інтерлейкіну-6. Було доведено, що мутації в генах, таких як MMP2 і THBS2, що кодують білки, які беруть участь у регуляції позаклітинного матриксу — сприяють утворенню поперекової кили диска.[11]
Патофізіологія
Хоча більшість дрібних гриж диска гояться самостійно при консервативному лікуванні, іноді потрібне хірургічне втручання. Головна мета операції полягає у видаленні тиску або зменшення механічної компресії нервової тканини — спинного мозку або нервових корінців. Але все частіше визнається, що болі в спині, можуть бути наслідком не лише механічної компресії, але й наслідком хімічно-зумовленого запалення.[12][13][14][15] Існують докази існування певного запального медіатора цього болю.[16][17] Альфа-фактор некрозу пухлин (ФНП), виділяється не лише при килах диска, але і в разі пошкоджень фасеточних суглобів та стенозу хребетного каналу.[18][19][20] На додаток до провокування болю й запалення, ФНП може також сприяти дегенерації диска.[21]
Більшість випадків кили диска припадає на поперекову ділянку (95 % в L4-L5 та L5-S1).[22] Другий найбільш частою локалізацією є шийному відділі (С5-С6, С6-С7). На кили в грудному відділі припадає всього від 0,15 % до 4,0 % випадків. Кили зазвичай виникають в задньо-латеральному секторі диску, де фіброзне кільце тонке й не підтримується задньою або передньою поздовжними зв'язками. Слід зазначити, що термін «кила» в даному випадку медично не зовсім точний, адже міжхребетні диски міцно закріплені між хребцями й насправді не з'жджають з місця.
Грижі шийного відділу
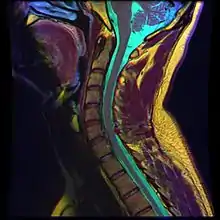
Шийки кили диска виникають найчастіше між п'ятим і шостим (C5/6), шостим і сьомим (С6/7) тілами шийних хребців. Проявляється симптоматика уражень голови, шиї, надпліччя, лопатки, руки, і кисті. [23] Кила може вплинути на нерви шийного сплетення і плечового сплетіння.[24] Як правило, задньобокові кили диска вплине на спинномозковий корінець, який виходить майже на рівні диска. Корінці нервів нумеруються відповідно до тіла хребця нижче їх (за винятком С8 корінця). Таким чином, С5/6 грижі диска зазвичай впливають на С6 нервового корінця.
Поперекові грижі
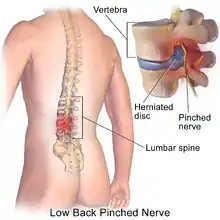
Поперекові кили виникають частіше між тілами четвертого і п'ятого поперекових хребців або між п'ятим поперековим і першим крижовим. Симптоми можуть зачіпати нижню частину спини, сідниці, стегна, промежину, може віддавати в одну або обидві ноги.[25] Кила в поперековій ділянці часто тисне на корінець нерва, який виходить нижче рівня диска. Таким чином, кила L4/5 диска буде стискати Л5 корінець.
Інтрадуральні грижі диска
Інтрадуральні (лат. dura mater — тверда мозкова оболона головного й спинного мозку) кили диска — досить рідкісна форма з частотою 0.2-2.2 %. Передопераційні візуалізаційні обстеження можуть бути корисні, але не є на 100 % беззаперечними й тому потребують інтраопераційного підтвердження.[26]
Діагноз
Діагноз ставиться лікарем на підставі історії хвороби, симптомів та об'єктивного обстеження. При діагностиці використовуються різні методики й тести, щоби підтвердити або виключити інші причини виявлених симптомів, таких як спондилолістез, дистрофія, метастази і об'ємні ураження; а також для оцінки ефективності потенційних варіантів лікування.
Термінологія
Для опису даного стану використовують різні терміни й існує певна дискусія щодо правомірності кожного з них. Терміни, які часто використовуються, такі: випадання диска, розрив диска і грижа міжхребцевого диска.
Також існують споріднені, але не ідентичні явища: протрузії дисків, защемлення нервів, радикуліт, хвороби дисків, дегенерації дисків, остеохондроз, і чорний диск.
Насправді найпопулярніший термін кила міжхребцевого диска є неправильним, адже міжхребцеві диски щільно затиснуті між двома хребцями, до яких вони прикріплені, і не «випадають» і не з'їжджають" з місця. Диск фактично зрісся з сусідніми хребцями й може бути стиснутий, розтягнутий і скручений, але лише незначною мірою. Він також може бути розірваним (як це й відбувається при килах), але він не може «випасти».[27] Деякі автори вважають, що термін «кила міжхребцевого диска» є шкідливим, оскільки призводить до неправильного уявлення про процес і його наслідки.[28][29][30]. Отже, «випадіння» диску неможливе, однак, під дією різних причин (протягом росту або внаслідок травми), тіло одного хребця може ковзати відносно тіла хребця, й така деформація називається спондилолістез.[30]
- Натисніть на зображення, щоб побачити більше варіантів
 Ураження поперекового диска, класифікація
Ураження поперекового диска, класифікація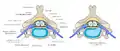 Здоровий диск і кила шийному відділі.
Здоровий диск і кила шийному відділі.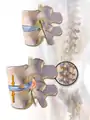 Міжхребцевий диск і здавлення спинного мозку
Міжхребцевий диск і здавлення спинного мозку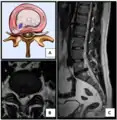 Грижа пульпозного ядра й розрив фіброзного кільця (МРТ)[10]
Грижа пульпозного ядра й розрив фіброзного кільця (МРТ)[10]
Візуалізаційні діагностичні методики
- Рентгенографія: хоча традиційна звична рентгенографія обмежена у своїх можливостях зображення м'яких тканин, таких м'язи і нерви, та частково дисків, вона до цих пір використовується для підтвердження або виключення інших станів і захворювань, таких як пухлини, інфекції, переломи і т. д.. Незважаючи на ці обмеження, рентгенографія, як і раніше, залишається відносно недорогим обстеженням і грає свою важливу роль у підтвердженні підозри на наявність грижі міжхребцевого диска. Подальші обстеження іншими методиками можуть бути використані для отримання клінічного підтвердження.
- Комп'ютерна томографія (КТ): діагностичне зображення створюється після того, як комп'ютер читає рентгенівські знімки. Він може показати форму і розміри хребетного каналу, його змісту і структури навколо нього, в тому числі і м'яких тканин. Однак, візуальне підтвердження грижі диска з КТ теж складне.
- Магнітно-резонансна томографія (МРТ): діагностичний тест, який виробляє тривимірні зображення структур тіла з допомогою потужних магнітів та комп'ютерних технологій. Він може показати спинний мозок, нервові корінці і навколишні ділянки, а також зміни розмірів, дегенерації та новоутворення. МРТ показує м'які тканини краще, ніж КТ. МРТ з високою напругою магнітного поля, як правило, забезпечує найбільш переконливі докази для діагностики кили диска. Т2-зважені зображення дозволяють чітко візуалізувати випадіння матеріалу ядра диска в спинномозковий канал.
- Мієлограма: рентгенографія хребетного каналу після ін'єкції контрастної речовини в навколишні лікворні простори. За допомогою контрастної речовини мієлограма може показати наявність структур, які можуть спричинити тиск на спинний мозок або нерви, наприклад, кили міжхребцевих дисків, пухлини або кісткові розростання. Внаслідок використання ін'єкцій чужорідних речовин, мієлограма використовується все рідше, а МРТ стає більш популярним і прийнятним для більшості пацієнтів. На мієлограмах, як і раніше, досліджують контури об'ємних утворень, особливо в поєднанні з КТ-скануванням (КТ-мієлографія).
- Електроміографія (ЕМГ): досліджує електричні імпульси вздовж нервових корінців, периферичних нервів і м'язової тканини. За допомогою ЕНМГ виявляються застарілі пошкодження нервів, стан регенерації (відтворення) після минулих травм, визначають місце здавлення нерва. ЕМГ дослідження звичайно використовуються для виявлення джерел дисфункції нерва дистальніше хребта.
- Наявність і ступінь вираженості мієлопатії можуть бути оцінені за допомогою транскраніальної магнітної стимуляції (ТМС), нейрофізіологічного методу, який дозволяє виміряти час, необхідний для перетину нейронним імпульсом пірамідних шляхів, від кори головного мозку й до клітин передніх рогів шийного, грудного або поперекового відділу спинного мозку. Це може допомогти лікарям:
- визначити, чи існує мієлопатія
- виявити рівень спинного мозку, де наявна мієлопатія. Це особливо корисно в випадках з двома або більше килами дисків шийного відділу[31]
- подальше прогресування мієлопатії у часі, наприклад до і після операції шийного відділу хребта
- також може допомогти в диференціальній діагностиці різних причин пошкодження пірамідного тракту.[32]
 Звужений простір між L5 і S1 хребцями, з зазначенням можливої кили міжхребцевого диска - класична картину.
Звужений простір між L5 і S1 хребцями, з зазначенням можливої кили міжхребцевого диска - класична картину. МРТ шийного міжхребцевого диска між п'ятим і шостим хребцем. Зверніть увагу, що грижа між шостим і сьомим шийними хребцями найбільш поширена.
МРТ шийного міжхребцевого диска між п'ятим і шостим хребцем. Зверніть увагу, що грижа між шостим і сьомим шийними хребцями найбільш поширена.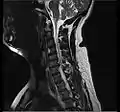 МРТ шийного міжхребцевого диска між шостим і сьомим шийними хребцями.
МРТ шийного міжхребцевого диска між шостим і сьомим шийними хребцями.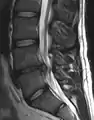 МРТ великих гриж (праворуч) диска L4-L5.
МРТ великих гриж (праворуч) диска L4-L5.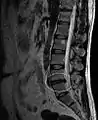 МРТ поперекового міжхребцевого диска між четвертим і п'ятим хребцями.
МРТ поперекового міжхребцевого диска між четвертим і п'ятим хребцями.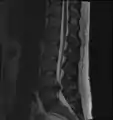 Досить велика кила L4-L5.
Досить велика кила L4-L5.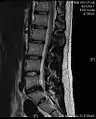 Приклад міжхребцевого диска L5-S1 у поперековому відділі хребта.
Приклад міжхребцевого диска L5-S1 у поперековому відділі хребта.
Диференціальна діагностика
- Механічний біль
- Дискогенний біль
- Міофасциальний біль
- Протрузія міжхребцевого диска
- Спондильоз/спондилолістез
- Спінальний стеноз
- Абсцес
- Гематома
- Дисцит/остеомієліт
- Метастази
- Інфаркт міокарда
- Розшарування аорти
Профілактика
Оскільки є різні причини травми спини, профілактика повинна бути комплексною. Травми спини переважають у представників фізичної праці, тому з численних методів профілактики остеохондрозу застосовуються в першу чергу біомеханічні[33] Профілактика повинна вестися по декількох напрямках, таких як санітарно-просвітницька робота, навчання правильній біомеханіці тіла і фітнес.
Санітарно-просвітницька робота
Санітарно-просвітницьку роботу повинні вести в напрямку пропаганди здорового способу життя, уникнення фізичних перенапружень а, якщо такі трапилися, адекватного відпочинку й релаксації; прагнення до підтримання правильної постави, яке допоможе запобіганню деградації диска.[34]
Вправи
Вправи, які використовуютьс для посилення сили, м'язів спини можуть використовувати також для запобігання травмам спини. Біль у спині може означати слабкість м'язів-стабілізаторів спини, яку треба підвищувати за допомогою вправ, які призначать спеціалісти з кінезотерапії та ЛФК. Вправи також покращать локальний кровообіг, еластичність тканин, знімуть прояви міофасціального синдрому.
Інші профілактичні заходи включають схуднення й виключення перевтоми. Ознаки перевтоми включають тремор, погіршення координації, пекучі відчуття в м'язах. Також підйом ваги в побуті треба привчити себе робити, випрямляючи ноги й встаючи (як у вправах «ривок» і «поштовх» у важкій атлетиці), а не розгинаючи спину.
Плавання є також достатньо популярним інструментом підвищення фізичної сили й витривалості[35].
Лікування
У більшості випадків, міжхребцеві грижі диска не вимагають хірургічного втручання. Дослідження виявили, що «після 12 тижнів, 73 % людей мали значне поліпшення без хірургічного втручання.»[36]
- Початкове лікування лікарі поліклінічної ланки зазвичай починають з нестероїдних протизапальних знеболювальних препаратів (НПЗП), але при тривалому застосуванні можливі ускладнення зі сторони серцево-судинної та шлунково-кишкової систем через їхню токсичність.
- Епідуральні ін'єкції кортикостероїдів надають незначний і сумнівно короткочасний ефект покращення у пацієнтів з радикулітом, але не довготривало.[37] ускладнення спостерігаються від 0 до 17 % випадків при виконанні на шиї і самі незначні.[38] у 2014 році в США продуктів харчування і медикаментів (FDA) вважає, що «ін'єкції кортикостероїдів в епідуральний простір хребта може призвести до рідкісних, але серйозних побічних ефектів, у тому числі втрата зору, інсульт, параліч і смерть» і що «ефективність і безпека епідурального введення кортикостероїдів не встановлені, і FDA не схвалило кортикостероїди для такого використання».[39]
Поперекові грижі
Нехірургічний оперативний метод лікування зазвичай виконується, як останній засіб. Знеболювальні препарати часто призначають як першу допомогу, щоби полегшити гострий біль і дозволити пацієнтові почати курс фізичної реабілітації (кінезотерапії, масажу, ЛФК). Існує безліч інших безопераційних методів, які застосовуються для полегшення стану пацієнта. Тепер вони визнані як такі, що показані, протипоказані, або в залежності від співвідношення користі й ризику, а також ефективності й неефективності.
Показано
- Навчання правильній механіці тіла
- Фізична терапія для усунення механічних факторів, полегшення болю (тобто тракція, електростимуляція, масаж, кінезітерапія)
- Нестероїдні протизапальні препарати (НПЗП)
- Контроль ваги
- Мануальна терапія й остеопатія, згідно з даними досліджень більш ефективні, ніж плацебо, для лікування гострих (менше 3 місяців) поперекових кил диска, ішіалгії й люмбаго.[40][41] У цьому ж дослідженні також вказали ступінь «від низького до дуже низького» доказів корисності в лікуванні хронічних поперекових симптомів (більше 3 місяців) та «доказовість для … шийного відділу хребта будь-якої тривалості є низьким або дуже низьким». У 2006 р огляд опубліковане дослідження, яке має висновки, що спинна маніпуляція є, швидше за все, безпечною, коли використовується належним чином підготовленими лікарями"[42] , і дослідження, яке показало, що мануальна терапія є безпечною для лікування дискогенного болю.[43]
Протипоказано
Мануальні методики протипоказані для дискових гриж за наявності прогресуючого неврологічного дефіциту, наприклад, синдрому кінського хвоста.[44]
Оглядові дослідження безопераційної спінальної декомпресії виявили недоліки в більшості опублікованих досліджень і прийшли до висновку, що є тільки «дуже обмежені дані в науковій літературі на підтримку ефективності нехірургічної декомпресійної терапії».[45] ЇЇ використання і маркетинг були дуже суперечливими.[46]
Хірургічні методи
Хірургічні методи можуть бути корисними при грижах міжхребцевого диска, які викликають стійкий больовий синдром, значну слабкість у ногах, втрату контролю над сечовим міхуром, або кишківником.[47]
- Ендокопічна інтерламінарна нуклеотомія (Дискектомія)
- Ендоскопічна трансфорамінальна нуклеотомія[48]
- Ендокопічна люмбальна фораменотомія[49]
- Спондилодез[50]
- Люмбальна фузія (зрощування сусідніх хребців)[51]
- Інтервенційна больова терапія (рентген/КТ — контрольовані ін'єкції медикаментів в міжхребцеві диски та фасетні суглоби) (епідуральна/периартикулярна терапія)
Ендоскопічна нуклеотомія (часткове видалення диска), як вважається може забезпечити полегшення болю раніше, ніж нехірургічне лікування. Дискектомія має кращі результати через рік, але не в проміжку від чотирьох до десяти років. Менш інвазивні мікродискектомії[52] не призводить до істотної зміни результатів, ніж звичайна дискектомія по відношенню до болю. Однак, можливо, мають менший ризик інфікування.[53]
Наявність синдрому кінського хвоста (в який входить, нетримання сечі, слабкість м'язів та затерплість промежини) — стан, що потребує невідкладної медичної допомоги, і, можливо, хірургічної декомпресії. Про роль хірургії у випадках невдалої медикаментозної терапії у людей без значного неврологічного дефіциту, в Кокрановскому огляді прийшли до висновку, що існують «обмежені докази для підтримки деяких аспектів хірургічної практики».[джерело?]
Епідеміологія
Грижа диска може трапитися в будь-якому міжхребцевому диску, але існують дві найбільш поширених локалізації — поперекова (L4-5? L5-S1) й шийна (С5-С6, С6-С7). Кила в поперековому відділі виникає в 15 разів частіше, ніж у шийному. Шийні диски страждають у 8 % випадків, а грудні — лише в 1 — 2 %.[54]
Ділянки хребта, в яких диски відсутні, відповідно й не мають ризику утворення грижі: два верхніх шийних міжхребцевих простори, крижові й куприкові сегменти. Більшість дискової грижі трапляються у віці тридцяти — сорока років, коли пульпозне ядро ще желатино-подібне. З віком драглисте пульпозне ядро змінюється («висихає») і ризик грижі значно знижується. Після віку 50 або 60 більш частою причиною люмбаго (болю в попереку) або болю в ногах стають дегенеративні зміни при остеоартрозі, спондильозі або спінальному стенозі.
Дослідження
Лікування в майбутньому може включати в себе лікування стовбуровими клітинами.[55]
Примітки
- Gerald L. Burke. Backache: From Occiput to Coccyx. MacDonald Publishing. Процитовано 14 лютого 2013.
- Грижа міжхребцевого диска, остеохондроз, лікування грижі диска, Міжнародний центр нейрохірургії
- Robert E Windsor (2006). Frequency of asymptomatic cervical disc protrusions. Cervical Disc Injuries. eMedicine. Процитовано 27 лютого 2008.
- Ernst CW, Stadnik TW, Peeters E, Breucq C, Osteaux MJ (Sep 2005). Prevalence of annular tears and disc herniations on MR images of the cervical spine in symptom free volunteers. Eur J Radiol 55 (3): 409–14. PMID 16129249. doi:10.1016/j.ejrad.2004.11.003.
- Prolapsed Disc Arizona Pain. arizonapain.com. Процитовано 10 лютого 2015.
- Simeone, F.A.; Herkowitz, H.N.; Garfin. Rothman-Simeone, The Spine. ISBN 9780721647777.
- Del Grande F, Maus TP, Carrino JA (July 2012). Imaging the intervertebral disk: age-related changes, herniations, and radicular pain.. Radiol. Clin. North Am. 50 (4): 629–49. PMID 22643389. doi:10.1016/j.rcl.2012.04.014.
- Kraemer J (March 1995). Natural course and prognosis of intervertebral disc diseases. International Society for the Study of the Lumbar Spine Seattle, Washington, June 1994. Spine 20 (6): 635–9. PMID 7604337. doi:10.1097/00007632-199503150-00001.
- Hsu, Wellington K. (August 2010). Lumbar and Cervical Disk Herniations in NFL Players: Return to Action. Orthopedics 33 (8): 566–568. doi:10.3928/01477447-20100625-18.
- Earhart, Jeffrey S.; Roberts, David; Roc, Gilbert; Gryzlo, Stephen; Hsu, Wellington (January 2012). Effects of Lumbar Disk Herniation on the Careers of Professional Baseball Players. Orthopedics 35 (1): 43–49. doi:10.3928/01477447-20111122-40.
- Yuichiro Hirose (May 2008). A Functional Polymorphism in THBS2 that Affects Alternative Splicing and MMP Binding Is Associated with Lumbar-Disc Herniation. American Journal of Human Genetics 82 (5): 1122–1129. PMC 2427305. PMID 18455130. doi:10.1016/j.ajhg.2008.03.013. Архів оригіналу за 23 серпня 2009. Процитовано 3 вересня 2019.
- Peng B, Wu W, Li Z, Guo J, Wang X (Jan 2007). Chemical radiculitis. Pain 127 (1–2): 11–6. PMID 16963186. doi:10.1016/j.pain.2006.06.034.
- Marshall LL, Trethewie ER (Aug 1973). Chemical irritation of nerve-root in disc prolapse. Lancet 2 (7824): 320. PMID 4124797. doi:10.1016/S0140-6736(73)90818-0.
- McCarron RF, Wimpee MW, Hudkins PG, Laros GS (Oct 1987). The inflammatory effect of nucleus pulposus. A possible element in the pathogenesis of low-back pain. Spine 12 (8): 760–4. PMID 2961088. doi:10.1097/00007632-198710000-00009.
- Takahashi H, Suguro T, Okazima Y, Motegi M, Okada Y, Kakiuchi T (Jan 1996). Inflammatory cytokines in the herniated disc of the lumbar spine. Spine 21 (2): 218–24. PMID 8720407. doi:10.1097/00007632-199601150-00011.
- Igarashi T, Kikuchi S, Shubayev V, Myers RR (Dec 2000). 2000 Volvo Award winner in basic science studies: Exogenous tumor necrosis factor-alpha mimics nucleus pulposus-induced neuropathology. Molecular, histologic, and behavioral comparisons in rats. Spine 25 (23): 2975–80. PMID 11145807. doi:10.1097/00007632-200012010-00003.
- Sommer C, Schäfers M (2004). Mechanisms of neuropathic pain: the role of cytokines. Drug Discovery Today: Disease Mechanisms 1 (4): 441–8. doi:10.1016/j.ddmec.2004.11.018.
- Igarashi A, Kikuchi S, Konno S, Olmarker K (Oct 2004). Inflammatory cytokines released from the facet joint tissue in degenerative lumbar spinal disorders. Spine 29 (19): 2091–5. PMID 15454697. doi:10.1097/01.brs.0000141265.55411.30.
- Sakuma Y, Ohtori S, Miyagi M, et al. (Aug 2007). Up-regulation of p55 TNF alpha-receptor in dorsal root ganglia neurons following lumbar facet joint injury in rats. Eur Spine J 16 (8): 1273–8. PMC 2200776. PMID 17468886. doi:10.1007/s00586-007-0365-3.
- Sekiguchi M, Kikuchi S, Myers RR (May 2004). Experimental spinal stenosis: relationship between degree of cauda equina compression, neuropathology, and pain. Spine 29 (10): 1105–11. PMID 15131438. doi:10.1097/00007632-200405150-00011.
- Séguin CA, Pilliar RM, Roughley PJ, Kandel RA (Sep 2005). Tumor necrosis factor-alpha modulates matrix production and catabolism in nucleus pulposus tissue. Spine 30 (17): 1940–8. PMID 16135983. doi:10.1097/01.brs.0000176188.40263.f9.
- Moore, Keith L. Moore, Anne M.R. Agur ; in collaboration with and with content provided by Arthur F. Dalley II ; with the expertise of medical illustrator Valerie Oxorn and the developmental assistance of Marion E. (2007). Essential clinical anatomy (вид. 3rd). Baltimore, MD: Lippincott Williams & Wilkins. с. 286. ISBN 0-7817-6274-X.
- Symptoms of Herniated Cervical Disc.
- Cervical herniation на eMedicine
- Lumbar herniation на eMedicine
- Kobayashi, K (October 2014). Intradural disc herniation: Radiographic findings and surgical results with a literature review. Clinical Neurology and Neurosurgery 125: 47–51. doi:10.1016/j.clineuro.2014.06.033. Процитовано 19 серпня 2014.
- December 19, 2011. Slipped discs: "they do not actually 'slip'...". Emedicinehealth.com. Процитовано 19 грудня 2011.
- Prolapsed disc. Spine-inc.com. Архів оригіналу за 2 січня 2012. Процитовано 19 грудня 2011.
- Ehealthmd.com FAQ: «…the entire disc does not 'slip' out of place.» Архівовано 6 січня 2010 у Wayback Machine.
- Gerald L. Burke. Backache: From Occiput to Coccyx. MacDonald Publishing. Процитовано 14 березня 2008.
- Deftereos SN, et al. (April–June 2009). Localisation of cervical spinal cord compression by TMS and MRI. Funct Neurol 24 (2): 99–105. PMID 19775538.
- Chen R, Cros D, Curra A, et al. (March 2008). The clinical diagnostic utility of transcranial magnetic stimulation: report of an IFCN committee. Clin Neurophysiol 119 (3): 504–32. PMID 18063409. doi:10.1016/j.clinph.2007.10.014.
- Jacobs WC, Arts MP, van Tulder MW, et al. (November 2012). Surgical techniques for sciatica due to herniated disc, a systematic review. Eur Spine J 21 (11): 2232–51. PMC 3481105. PMID 22814567. doi:10.1007/s00586-012-2422-9.
- Marrone, Lisa (2008). Overcoming Back and Neck Pain. Harvest House. с. 37.
- Marrone, Lisa (2008). Overcoming Back and Neck Pain. Harvest House. с. 31.
- Vroomen PC, de Krom MC, Knottnerus JA (Feb 2002). Predicting the outcome of sciatica at short-term follow-up. Br J Gen Pract 52 (475): 119–23. PMC 1314232. PMID 11887877. Архів оригіналу за 26 січня 2013. Процитовано 22 травня 2017.
- Pinto, RZ; Maher, CG; Ferreira, ML; Hancock, M; Oliveira, VC; McLachlan, AJ; Koes, B; Ferreira, PH (18 грудня 2012). Epidural corticosteroid injections in the management of sciatica: a systematic review and meta-analysis.. Annals of Internal Medicine 157 (12): 865–77. PMID 23362516. doi:10.7326/0003-4819-157-12-201212180-00564.
- Abbasi A, Malhotra G, Malanga G, Elovic EP, Kahn S (Sep 2007). Complications of interlaminar cervical epidural steroid injections: a review of the literature. Spine 32 (19): 2144–51. PMID 17762818. doi:10.1097/BRS.0b013e318145a360.
- Epidural Corticosteroid Injection: Drug Safety Communication - Risk of Rare But Serious Neurologic Problems. 2014.
- Leininger B, Bronfort G, Evans R, Reiter T (2011). Spinal manipulation or mobilization for radiculopathy: a systematic review. Phys Med Rehabil Clin N Am 22 (1): 105–25. PMID 21292148. doi:10.1016/j.pmr.2010.11.002.
- Hahne AJ, Ford JJ, McMeeken JM (2010). Conservative management of lumbar disc herniation with associated radiculopathy: a systematic review. Spine 35 (11): E488–504. PMID 20421859. doi:10.1097/BRS.0b013e3181cc3f56.
- Snelling, N (2006). Spinal manipulation in patients with disc herniation: A critical review of risk and benefit. International Journal of Osteopathic Medicine 9 (3): 77–84. doi:10.1016/j.ijosm.2006.08.001.
- Oliphant, D (2004). Safety of Spinal Manipulation in the Treatment of Lumbar Disk Herniations: A Systematic Review and Risk Assessment. Journal of manipulative and physiological therapeutics 27 (3): 197–210. PMID 15129202. doi:10.1016/j.jmpt.2003.12.023.
- WHO guidelines on basic training and safety in chiropractic. «2.1 Absolute contraindications to spinal manipulative therapy», p. 21.
- Daniel, Dwain M (2007). Non-surgical spinal decompression therapy: does the scientific literature support efficacy claims made in the advertising media?. Chiropractic and Osteopathy 15 (1): 7. PMC 1887522. PMID 17511872. doi:10.1186/1746-1340-15-7.
- Be Wary of Spinal Decompression Therapy with VAX-D or Similar Devices, Stephen Barrett
- Manusov, EG (September 2012). Surgical treatment of low back pain.. Primary care 39 (3): 525–31. PMID 22958562. doi:10.1016/j.pop.2012.06.010.
- Endoscopic Discectomy (animation)(відео) 2018, ~4хв
- Endoscopic Lumbar Foraminotomy(відео) 2015, ~4хв
- Спондилодез поясничного отдела позвоночника(відео) 2019, ~1хв
- Posterior Lumbar Interbody Fusion Overview(відео) 2015, ~6хв
- Rasouli, MR; Rahimi-Movaghar, V; Shokraneh, F; Moradi-Lakeh, M; Chou, R (4 вересня 2014). Minimally invasive discectomy versus microdiscectomy/open discectomy for symptomatic lumbar disc herniation.. The Cochrane database of systematic reviews 9: CD010328. PMID 25184502. doi:10.1002/14651858.CD010328.pub2.
- MedlinePlus Encyclopedia Herniated nucleus pulposus Frequency
- Leung VY, Chan D, Cheung KM (Aug 2006). Regeneration of intervertebral disc by mesenchymal stem cells: potentials, limitations, and future direction. Eur Spine J. 15 Suppl 3 (Suppl 3): S406–13. PMC 2335386. PMID 16845553. doi:10.1007/s00586-006-0183-z.
Посилання
- Міжхребцева грижа, каталог посилань Open Directory Project[недоступне посилання з березень 2021]
- Грижа Міжхребцевого Диска (англ.)
- Болі в попереку при радикуліті інфографіка, інформація про міжхребцеві грижі — госпіталь Маунт-Синай, Нью-Йорк (англ.)