Симптоми COVID-19
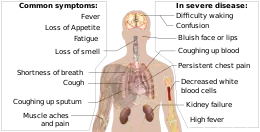
Симптоми коронавірусної хвороби 2019 різноманітні, залежать від тяжкості клінічного перебігу.[1][2] Загальні симптоми коронавірусної хвороби 2019 включають головний біль, втрату нюху та смаку, закладеність носа та нежить, кашель, біль у м'язах, біль у горлі, гарячку, діарею та утруднене дихання.[3] Люди з однією і тією ж інфекцією можуть мати різні симптоми, і їх симптоми можуть змінюватися з плином часу. Виявлено три загальні групи симптомів: одна група симптомів дихання з кашлем, мокротою, задишкою та гарячкою; група симптомів опорно-рухового апарату з болями в м'язах і суглобах, головним болем та втомою; група симптомів травлення з болями в животі, блювотою та діареєю.[3] У людей які раніше не мали захворювань вуха, носа та горла, втрата смаку у поєднанні з втратою нюху пов'язана з коронавірусної хвороби 2019.[4]
Із людей, у яких проявляються симптоми, у 81 % розвиваються лише легкі та помірні симптоми (до легкої пневмонії), тоді як у 14 % розвиваються тяжкі симптоми (задишка, гіпоксія або більше 50 % ураження легенів при візуалізації), а 5 % пацієнтів страждають критичними симптомами (дихальна недостатність, шок або порушення функцій низки органів).[5] Принаймні у третини людей, інфікованих вірусом, жодного разу не проявлялися помітні симптоми.[6][7] Ці безсимптомні носії, як правило, не роблять тести і можуть несвідомо поширювати хворобу.[7][8][9][10] У інших інфікованих людей пізніше розвиваються симптоми, які називаються «передсимптоматичними», або мають дуже слабко проявляються, також можуть бути активними поширювачами вірусу.[10]
Як це часто буває з інфекціями, існує затримка між моментом, коли людина вперше заразилася, і появою перших симптомів. Середня затримка при COVID-19 становить чотири-п'ять днів.[11] Більшість симптоматичних інфікованих людей відчувають симптоми протягом двох-семи днів після контакту, і майже всі відчують принаймні один симптом протягом 12 днів.[11][12]
Більшість людей одужує після гострої фази захворювання. Однак деякі люди (понад половина когорти молодих пацієнтів, ізольованих удома[13][14]) продовжують відчувати цілий ряд наслідків, таких як перевтома, протягом кількох місяців після одужання (такий стан називається постковідний синдром); спостерігається тривале ураження органів. Розпочаті багаторічні дослідження для подальшого вивчення довгострокових наслідків захворювання.[15]
Огляд
.pdf.jpg.webp)
Деякі симптоми COVID-19 можуть бути відносно неспецифічними; найпоширеніші симптоми — це гарячка, сухий кашель і втома.[1][16] Серед тих, у кого з'являються симптоми, приблизно кожен п'ятий може серйозно захворіти і у нього може бути утруднене дихання. Екстрені симптоми включають утруднення дихання, постійний біль у грудях або тиск, раптову сплутаність свідомості, утруднення при ходьбі та посиніння обличчя або губ; при наявності цих симптомів рекомендується негайне звернення до лікаря.[1] Подальший розвиток хвороби може призвести до ускладнень, включаючи пневмонію, гострий респіраторний дистрес-синдром, сепсис, септичний шок та ниркову недостатність.
Деякі симптоми зазвичай проявляються раніше, ніж інші. У серпні 2020 року вчені з Університету Південної Каліфорнії повідомили про «ймовірний» порядок появи первинних симптомів захворювання COVID-19 у вигляді гарячки, що супроводжується кашлем і болями в м'язах, і що нудота та блювота зазвичай з'являються перед діареєю.[17] Це контрастує з найпоширенішим розвитком грипу, коли зазвичай спочатку розвивається кашель, а пізніше — гарячка.[17] Незважаючи на те, що урядові органи охорони здоров'я, як правило, рекомендують 14-денну ізоляцію, спостерігаючи за розвитком симптомів,[18] є обмежені докази того, що симптоми можуть розвинутися у деяких пацієнтів пізніше ніж через 14 днів після інфікування.[19]
Системні
Типові системні симптоми включають перевтому та м'язові та суглобові болі. Деякі люди відчувають біль у горлі.[1][2][16]
Гарячка
Є одним з найпоширеніших симптомів у пацієнтів з COVID-19. Однак її відсутність при первинному скринінгу не виключає COVID-19. Гарячка в перший тиждень захворювання на коронавірусну хворобу 2019 є частиною природної імунної відповіді організму; однак, якщо хвороба йде з гіперцитокінемію, гарячка не допомагає боротися із хворобою. Станом на вересень 2020 року мало досліджень було зосереджено на тому, як інтенсивність гарячки пов'язана із перебігом захворювання.[20]
Систематичний огляд у червні 2020 року повідомив про поширеність гарячки у 75–81 % випадків.[2] Станом на липень 2020 року Європейський центр з профілактики та контролю захворюваності (ЄЦКЗ) повідомив, що частота прояву гарячки становить ~45 %.[3]
Біль
Систематичний огляд у червні 2020 року повідомив про поширеність втоми у 27–35 % випадків, м'язового болю у 14–19 % випадків, ангіни у 10–14 % випадків.[2] Станом на липень 2020 року ЄЦКЗ повідомив про рівень поширеності м'язової слабкості (астенії) на рівні ~63 %, м'язового болю (міалгії) на рівні ~63 % та ангіни на рівні ~53 %.[3]
Дихальні
Кашель — ще один типовий симптом COVID-19, який може бути або сухим, або продуктивним кашлем.[2]
Деякі симптоми, такі як утруднене дихання, частіше зустрічаються у пацієнтів, яким потрібна госпіталізаіця.[1] Задишка, як правило, розвивається на пізнішому етапі хвороби.
Респіраторні ускладнення можуть включати пневмонію та гострий респіраторний дистрес-синдром (ГРДС).[21][22][23][24]
Станом на липень 2020 року Європейський центр з профілактики та контролю захворюваності повідомляв про поширеність носової непрохідності на рівні ~68 %, кашлю на рівні ~63 % та ринореї на рівні ~60 %.[3] Систематичний огляд у червні 2020 року повідомив про поширеність сухого кашлю на рівні 54–61 % та продуктивного кашлю на рівні 22–28 %.[2]
Серцево-судинні
Серцево-судинні ускладнення можуть включати серцеву недостатність, аритмії, запалення серця та тромби.[25][26][27][28][29]
Гіпертонія, як видається, найпоширеніший фактор ризику пошкодження міокарда при захворюванні COVID-19. Її було виявлено у 58 % осіб із ураженнями серця в недавньому мета-аналізі Zou et al.[30]
Кілька випадків гострого міокардиту, пов'язаного з COVID-19, були описані у всьому світі та діагностуються різними способами. Зважаючи на серологічні дослідження, у багатьох пацієнтів виявлено лейкоцитоз з нейтрофілією та лімфопенією. Біомаркери серця тропонін та N-кінцевий (NT)-прогормон BNP (NT-proBNP) були підвищені. Подібним чином рівень маркерів, пов'язаних із запаленням, таких як С-реактивний білок (CRP), D-димер, IL-6, прокальцитонін, були значно підвищені, що свідчить про запальний процес в організмі. Результати електрокардіограми були різними і коливалися від синусової тахікардії, піднесення сегмента ST, інверсії зубців Т та депресії ST.[31] В одному випадку вірусні частинки були помічені в інтерстиціальній клітині, а в іншому випадку повідомлялося про позитивність SARS-CoV-2 RT-PCR у серцевій тканині, що свідчить про пряме вірусне ураження міокарда.[32][33] Ендоміокардіальна біопсія [ЕМБ] залишається золотим стандартом інвазивної методики діагностики міокардиту; проте через підвищений ризик зараження це не робиться у пацієнтів з COVID-19.
Зв'язування вірусу SARS-CoV-2 через рецептори ACE2, присутні в тканині серця, може бути причиною прямого вірусного ураження, що призводить до міокардиту.[31] У дослідженні, проведеному під час спалаху тяжкого гострого респіраторного синдрому, РНК вірусу ГРВІ була виявлена при розтині зразків серця у 35 % пацієнтів, які померли від ГРВІ.[34] Також було відмічено, що вже хворе серце збільшує експресію рецептора АСЕ2 на відміну від здорових людей.[35] Гіперактивні імунні реакції у пацієнтів з COVID-19 можуть призвести до початку цитокінової бурі. Таке надмірне вивільнення цитокінів може призвести до ураження міокарда.[31]
Неврологічні
Пацієнти з COVID-19 можуть мати неврологічні симптоми, які можна загалом поділити на ураження центральної нервової системи, такі як головний біль, затьмарення, зміна психічного стану та дезорієнтація, а також ураження периферичної нервової системи, такі як аносмія та дисгевзія.[36] Деякі пацієнти відчувають когнітивну дисфункцію під назвою «COVID-ний туман», або «COVID-ний туман мозку», що включає втрату пам'яті, неуважність, погану концентрацію або дезорієнтацію.[37][38] Інші неврологічні прояви включають епілептичні напади, інсульти, енцефаліти та синдром Гієна — Барре (який включає втрату рухових функцій).[39][40]
Станом на липень 2020 року Європейський центр з профілактики та контролю захворюваності (ЄЦКЗ) повідомляв про поширеність головного болю на рівні ~70 %.[3] Систематичний огляд у червні 2020 року повідомив про поширеність головного болю на рівні 10–16 %.[2]
Втрата нюху
У деяких людей COVID-19 спричиняє тимчасову втрату нюху.[41][42]
Цей симптом, якщо він взагалі є, часто з'являється на початку хвороби.[41] Повідомляється, що його початок раптовий. Зазвичай нюх нормалізується протягом місяця. Однак у деяких пацієнтів він відновлюється дуже повільно і запахи сприймаються як неприємні або інші, ніж вони раніше (паросмія), а у деяких людей нюх не повертається принаймні протягом багатьох місяців.[42] Це нетиповий симптом для інших респіраторних захворювань, тому його використовують для скринінгу на основі симптомів.[41][42]
Втрата нюху має кілька наслідків. Втрата нюху збільшує ризик харчових отруєнь через неможливість виявити зіпсовану їжу заз запахом, і може збільшити небезпеку пожежі через неможливість виявлення диму. Цей симптом також пов'язують з депресією. Якщо запах не повертається, рекомендують проводити тренування нюху.[42]
Іноді це єдиний симптом, про який повідомляється, що означає, що він має неврологічну основу окремо від закладеності носа. Станом на січень 2021 року вважається, що ці симптоми спричинені інфікуванням клітин, які підтримують і забезпечують поживними речовинами сенсорні нейрони в носі, а не інфекцією самих нейронів. Підтримуючі клітини мають багато рецепторів ACE2 на своїх поверхнях, тоді як нюхові сенсорні нейрони їх не мають. Втрата запаху також може бути наслідком запалення в нюховій цибулині.[42]
Систематичний огляд у червні 2020 року виявив поширення нюхової дисфункції у 29–54 % людей з COVID-19,[41] тоді як дослідження у серпні 2020 року за допомогою тесту на ідентифікацію запаху продемонструвало, що 96 % людей з COVID-19 мали певну нюхову дисфункцію, а 18 % мали загальну втрату нюху.[42] Ще один систематичний огляд у червні 2020 року повідомив про поширеність гіпосмії на рівні 4–55 %.[2] Станом на липень 2020 року Європейський центр з профілактики та контролю захворюваності повідомив про поширеність втрати нюху на рівні ~70 %.[3]
Порушення нюху або смаку частіше зустрічається у молодих людей, і, можливо, через це воно корелює з меншим ризиком медичних ускладнень.[41]
Втрата смаку і хемостезис
У деяких людей COVID-19 викликає тимчасові зміни у смаку їжі (дисгевзія або агевзія).[41][42] Також повідомляється про зміни в хемостезисі, які включають хімічно викликані відчуття, такі як гострота. Станом на січень 2021 року механізм виникнення смакових та хемостезичні симптомів був недостатньо вивчені.[42]
Систематичний огляд у червні 2020 року виявив поширення смакової дисфункції на рівні 24–54 % у людей з COVID-19.[41] Інший систематичний огляд у червні 2020 року повідомив про поширеність гіпогевзії на рівні 1–8 %.[2] Станом на липень 2020 року Європейський центр з профілактики та контролю захворюваності повідомляв про рівень поширеності смакової дисфункції на рівні ~54 %.[3]
Інші неврологічні та психіатричні симптоми
Інші неврологічні симптоми загалом є рідкісними, але можуть вразити половину пацієнтів, які госпіталізовані з тяжким перебігом COVID-19. Деякі повідомлення про симптоми включають делірій, інсульт, крововилив у мозок, втрату пам'яті, психоз, урвження периферичних нервів, тривогу та посттравматичний стресовий розлад. У багатьох випадках неврологічні симптоми корелюють із пошкодженням кровопостачання мозку або енцефалітом, який у деяких випадках може прогресувати до гострого розсіяного енцефаломієліту. Повідомлялося про інсульти у молодих людей без традиційних факторів ризику.[43]
Станом на вересень 2020 року було невідомо, чи ці симптоми були викликані прямим зараженням клітин мозку або надмірною стимуляцією імунної системи.[43]
Систематичний огляд у червні 2020 року повідомив про поширеність запаморочення або затьмарення на рівні 6–16 %, сплутаності свідомості на рівні 7–15 %, атаксії на рівні 0–2 %.[2]
Інші
Інші симптоми рідше зустрічаються у людей з COVID-19. Деякі люди відчувають шлунково-кишкові симптоми, такі як втрата апетиту, діарея, нудота або блювання.[1][44] Систематичний огляд у червні 2020 року повідомив про поширеність діареї на раівні 8–12 % та нудоти на рівні 3–10 %.[2]
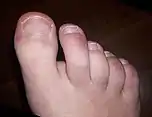
Менш поширені симптоми включають озноб, кровохаркання, діарею та висип.[16] Так звані «COVID-ні пальці» — рожеві до фіолетових вузлики, що виникають на руках і ногах. Ці ураження, схожі на обморожень, часто виникають лише у молодих пацієнтів і не з'являються до пізньої стадії хвороби або в період одужання.[45] Деякі генетичні поліморфізми (у гені «TREX1») були пов'язані з сприйнятливістю до розвитку COVID-них пальців.[46] Систематичний огляд у червні 2020 року повідомив про поширеність висипу у 0–1 % пацієнтів з COVID-19.[2]
Приблизно у 20–30 % людей з COVID-19 спостерігається підвищений рівень печінкових ферментів, що свідчить про ураження печінки.[47][48]
Ускладнення включають поліорганну недостатність, септичний шок і смерть.[21][22][23][24]
Довгострокові наслідки
Багатосистемний запальний синдром у дітей
Після інфікування у дітей може розвинутися багатосистемний запальний синдром, який також називають дитячим багатосистемним запальним синдромом. Він має симптоми, подібні до хвороби Кавасакі, які можуть бути фатальними.[49][50][51]
Постковідний синдром
Деякі ранні дослідження показують, що 10-20 % людей з COVID-19 відчуватимуть симптоми тривалістю більше місяця.[52][53] Більшість тих, хто був госпіталізований з тяжкою формою захворювання, повідомляє про тривалі проблеми, включаючи втому та задишку.[54] Близько 5-10 % пацієнтів, госпіталізованих, прогресують до тяжкого або критичного перебігу захворювання, включаючи пневмонію та гостру дихальну недостатність.[55]
За різними обставинами, легені є органами, який найбільше страждає від COVID-19.[56] У людей, які потребують госпіталізації, до 98 % комп'ютерних томографій показують аномалії легенів після 28 днів хвороби, навіть якщо у них клінічно покращується стан.[57]
Люди похилого віку з тяжкими фоновими захворюваннями, тривалим перебуванням у відділенні інтенсивної терапії або курінням частіше мають довготривалі наслідки, включаючи легеневий фіброз.[58] В цілому, приблизно у однієї третини досліджених через чотири тижні були виявлені фіброз легенів або знижена функція легенів, виміряна методом дифузійної спроможністі окису вуглецю, навіть у безсимптомних людей, але цей показник покращувався з часом.[56]
Примітки
- Symptoms of Coronavirus. Центри з контролю та профілактики захворювань у США. 22 лютого 2021. Архів оригіналу за 4 березня 2021. Процитовано 4 березня 2021. (англ.)
- М. С. Грант, Л. Геоґеган, М. Арбін, З. Мухаммед, Л. Макгіннес, Е. Л. Кларк, Р. Г. Вейд (23 червня 2020). The prevalence of symptoms in 24,410 adults infected by the novel coronavirus (SARS-CoV-2; COVID-19): A systematic review and meta-analysis of 148 studies from 9 countries. PLOS ONE 15 (6): e0234765. Bibcode:2020PLoSO..1534765G. PMC 7310678. PMID 32574165. doi:10.1371/journal.pone.0234765. (англ.)
- Clinical characteristics of COVID-19. Європейський центр з профілактики та контролю захворюваності. Процитовано 29 грудня 2020. (англ.)
- Г. Р. Найзкар, Б. Зібаі, А. Насімі, Н. Бахрі (Липень 2020). The neurological manifestations of COVID-19: a review article. Neurological Sciences 41 (7): 1667–1671. PMC 7262683. PMID 32483687. doi:10.1007/s10072-020-04486-3. (англ.)
- Interim Clinical Guidance for Management of Patients with Confirmed Coronavirus Disease (COVID-19). Центри з контролю та профілактики захворювань у США. 6 квітня 2020. Архів оригіналу за 2 березня 2020. Процитовано 19 квітня 2020. (англ.)
- Кілька джерел:
- Д. П. Оран, Е. Дж. Тополь (Січень 2021). The Proportion of SARS-CoV-2 Infections That Are Asymptomatic : A Systematic Review. Annals of Internal Medicine 174 (5): 655–662. PMC 7839426. PMID 33481642. doi:10.7326/M20-6976.
- Transmission of COVID-19. Європейський центр з профілактики та контролю захворюваності. Процитовано 6 грудня 2020. (англ.)
- Б. Ногради (Листопад 2020). What the data say about asymptomatic COVID infections. Nature 587 (7835): 534–535. Bibcode:2020Natur.587..534N. PMID 33214725. doi:10.1038/d41586-020-03141-3. (англ.)
- З. Гао, Ю. Сю, Ч. Сун, X. Ван, Ю. Го, С. Цю, К. Ма (Лютий 2021). A systematic review of asymptomatic infections with COVID-19. Journal of Microbiology, Immunology, and Infection = Wei Mian Yu Gan Ran Za Zhi 54 (1): 12–16. PMC 7227597. PMID 32425996. doi:10.1016/j.jmii.2020.05.001. (англ.)
- Оран, П. Даніель та Ерік Дж. Тополь. «Prevalence of Asymptomatic SARS-CoV-2 Infection: A Narrative Review.» Annals of Internal Medicine. vol. 173,5 (2020): 362—367. doi:10.7326/M20-3012 PMID 32491919 Процитовано 14 січня 2021. (англ.)
- С. С. Лай, Ю. Н. Лю, С. Ю. Ван, Ю. Г. Ван, С. С. Сюе, М. Ю. Єн, В. С. Ко, П. Р. Сюе (Червень 2020). Asymptomatic carrier state, acute respiratory disease, and pneumonia due to severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2): Facts and myths. Journal of Microbiology, Immunology, and Infection = Wei Mian Yu Gan Ran Za Zhi 53 (3): 404–412. PMC 7128959. PMID 32173241. doi:10.1016/j.jmii.2020.02.012. (англ.)
- Н. В. Фурукава, Дж. Т. Брукс, Дж. Собель (Липень 2020). Evidence Supporting Transmission of Severe Acute Respiratory Syndrome Coronavirus 2 While Presymptomatic or Asymptomatic. Emerging Infectious Diseases 26 (7). PMC 7323549. PMID 32364890. doi:10.3201/eid2607.201595. (англ.)
- Р. Т. Ганді, Дж. Б. Лінч, К. Дель Ріо (Жовтень 2020). Mild or Moderate Covid-19. The New England Journal of Medicine 383 (18): 1757–1766. PMID 32329974. doi:10.1056/NEJMcp2009249. (англ.)
- В. Дж Вірсінгра, А. Родос, А. С. Ченг, С. Дж Пікок, Г. С. Прескотт (Сервень 2020). Pathophysiology, Transmission, Diagnosis, and Treatment of Coronavirus Disease 2019 (COVID-19): A Review. JAMA 324 (8): 782–793. PMID 32648899. doi:10.1001/jama.2020.12839. (англ.)
- Half of young adults with COVID-19 have persistent symptoms after 6 months. medicalxpress.com. Процитовано 10 липня 2021. (англ.)
- Бьорн Бломберг; Крістін Греве-Ісдаль Мон; Карл Альберт Брокстад; Фен Чжоу; Дагрун Вааг Лінхаузен; Бент-Аре Гансен; Сара Ларті; Тереза Бредгольт Онянго; Каніка Кувелкер; Маріанна Севік; Гаук Барч; Камілла Тондель; Борд Раявквам Кіттан; Ребекка Джейн Кокс; Ніна Лангеланд (23 червня 2021). Long COVID in a prospective cohort of home-isolated patients. Nature Medicine: 1–7. ISSN 1546-170X. PMID 34163090. doi:10.1038/s41591-021-01433-3. (англ.)
- CDC (11 лютого 2020). COVID-19 and Your Health. Центри з контролю та профілактики захворювань у США. Процитовано 23 січня 2021. (англ.)
- Coronavirus. Всесвітня організація охорони здоров'я (ВООЗ). Процитовано 4 травня 2020. (англ.)
- Дж. П. Ларсен, М. Р. Мартін, Дж Д. Мартін, П. Кун, Дж. Б. Гікс (13 серпня 2020). Modeling the Onset of Symptoms of COVID-19. Frontiers in Public Health 8: 473. PMC 7438535. PMID 32903584. doi:10.3389/fpubh.2020.00473. (англ.)
- Considerations for quarantine of contacts of COVID-19 cases. Всесвітня організація охорони здоров'я. «WHO recommends that all contacts of individuals with a confirmed or probable COVID-19 be quarantined in a designated facility or at home for 14 days from their last exposure.» (англ.)
- Б. Бікбов, А. Бікбов (2021). Maximum incubation period for COVID-19 infection: Do we need to rethink the 14-day quarantine policy?. Travel Medicine and Infectious Disease 40: 101976. PMC 7816956. PMID 33476809. doi:10.1016/j.tmaid.2021.101976. «Notably, these incubation periods longer than 14 days were registered not only in sporadic cases, but in a substantial proportion reaching... 5.0% out of 339, 7.7% out of 104... patients with traced contacts» (англ.)
- М. Г. Гуль, З. М. Гтун, А. Інаят (Лютий 2021). Role of fever and ambient temperature in COVID-19. Expert Review of Respiratory Medicine 15 (2): 171–173. PMC 7544962. PMID 32901576. doi:10.1080/17476348.2020.1816172. (англ.)
- Д. С. Хуй, Е. І Азхар, Т. А. Мадані, Ф. Нтоумі, Р. Кок, О. Дар, Г. Іпполіто, Т. Д. Мчу, З. А. Меміш, Ч. Дростен, А. Зумла, Е. Петерсен (Лютий 2020). The continuing 2019-nCoV epidemic threat of novel coronaviruses to global health - The latest 2019 novel coronavirus outbreak in Wuhan, China. International Journal of Infectious Diseases 91: 264–266. PMC 7128332. PMID 31953166. doi:10.1016/j.ijid.2020.01.009. (англ.)
- С. Мерті, К. Д. Гомерсалл, Р. А. Фаулер (Квітень 2020). Care for Critically Ill Patients With COVID-19. JAMA 323 (15): 1499–1500. PMID 32159735. doi:10.1001/jama.2020.3633. (англ.)
- М. Кашелла, М. Ражник, А. Куомо, С. К. Дулебон, Р. Ді Наполі (2020). Features, Evaluation and Treatment Coronavirus (COVID-19). StatPearls. Трежер-Айленд (Флорида): StatPearls Publishing. PMID 32150360. Процитовано 18 березня 2020. (англ.)
- Д. Л. Гейман, Н. Шиндо (Лютий 2020). COVID-19: what is next for public health?. Lancet (Науково-технічна консультативна група ВООЗ з питань інфекційної небезпеки) 395 (10224): 542–545. PMC 7138015. PMID 32061313. doi:10.1016/s0140-6736(20)30374-3. (англ.)
- Б. Лонг, В. Дж. Брейді, А. Койфман, М. Готліб (Липень 2020). Cardiovascular complications in COVID-19. The American Journal of Emergency Medicine 38 (7): 1504–1507. PMC 7165109. PMID 32317203. doi:10.1016/j.ajem.2020.04.048. (англ.)
- В. О. Пунтманн, М. Л. Карерж, І. Вітерс, М. Фахім, Ч. Арендт, Дж. Гофман, А. Щендригіна, Ф. Ешер, М. Ваза-Нікотера, А. М. Зейхер, М. Верешильд, Е. Нагель (Листопад 2020). Outcomes of Cardiovascular Magnetic Resonance Imaging in Patients Recently Recovered From Coronavirus Disease 2019 (COVID-19). JAMA Cardiology 5 (11): 1265–1273. PMC 7385689. PMID 32730619. doi:10.1001/jamacardio.2020.3557. (англ.)
- Д. Лінднер, А. Фітцек, Г. Браунінгер, Г. Алещева, Ч. Едлер, К. Мейснер, К. Шершель, П. Кірхгоф, Ф. Ешер, Г. П. Шультейс, С. Бланкенберг, К. Пюшель, Д. Вестерманн (Листопад 2020). Association of Cardiac Infection With SARS-CoV-2 in Confirmed COVID-19 Autopsy Cases. JAMA Cardiology 5 (11): 1281–1285. PMC 7385672. PMID 32730555. doi:10.1001/jamacardio.2020.3551. (англ.)
- Б. Сіріпантон, С. Назаріан, Д. Музер, Р. Део, П. Сантангелі, М. Й. Ханджі, Л. Т. Купер, К. А. Чахал (Вересень 2020). Recognizing COVID-19-related myocarditis: The possible pathophysiology and proposed guideline for diagnosis and management. Heart Rhythm 17 (9): 1463–1471. PMC 7199677. PMID 32387246. doi:10.1016/j.hrthm.2020.05.001. (англ.)
- І. Басу-Рей, Н. Алмадда, А. Адебойє, М. П. Сус (2021). Cardiac Manifestations Of Coronavirus (COVID-19). StatPearls (Treasure Island (FL): StatPearls Publishing). PMID 32310612. Процитовано 5 березня 2021. (англ.)
- Ф. Цзоу, З. Цянь, Ю. Ван, Ю. Чжао, Дж. Бай (Вересень 2020). Cardiac Injury and COVID-19: A Systematic Review and Meta-analysis. CJC Open 2 (5): 386–394. PMC 7308771. PMID 32838255. doi:10.1016/j.cjco.2020.06.010. (англ.)
- С. С. Ратор, Г. А. Рохас, М. Сонді, С. Потуру, Р. Пуді, Н. Канчерла, Р. Сінгх, Н. К. Ахмеда, Дж Шах, С. Тоусіф, У. Т. Балоч, В. Вень (Липень 2021). Myocarditis associated with Covid-19 disease: A systematic review of published case reports and case series. International Journal of Clinical Practice n/a (n/a): e14470. PMID 34235815. doi:10.1111/ijcp.14470. (англ.)
- Г. Тавацці, К. Пеллегріні, М. Мауреллі, М. Беліато, Ф. Скютті, А. Боттацці, П. А. Сепе, Т. Ресаско, Р. Кампортондо, Р. Бруно, Ф. Балданті, С. Паолуччі, С. Пеленгі , Г. А. Іотті, Ф. Моджолі, Е. Арбустіні (Травень 2020). Myocardial localization of coronavirus in COVID-19 cardiogenic shock. European Journal of Heart Failure 22 (5): 911–915. PMC 7262276. PMID 32275347. doi:10.1002/ejhf.1828. (англ.)
- С. Кесічі, Г. Г. Айкан, Д. Орхан, Б. Байракчі (Сервень 2020). Fulminant COVID-19-related myocarditis in an infant. European Heart Journal 41 (31): 3021. PMC 7314020. PMID 32531024. doi:10.1093/eurheartj/ehaa515. (англ.)
- Г. Ю. Оудит, З. Кассірі, Ч. Цзян, П. П. Лю, С. М. Путанен, Дж. М. Пеннінгер, Дж. Бутані (Липень 2009). SARS-coronavirus modulation of myocardial ACE2 expression and inflammation in patients with SARS. European Journal of Clinical Investigation 39 (7): 618–25. PMC 7163766. PMID 19453650. doi:10.1111/j.1365-2362.2009.02153.x. (англ.)
- Л. Нічин, В. Т. Абпланалп, Г. Мелентін, Б. Катіх, Л. Томбор, Д. Джон, Дж. Д. Шмітто, Дж. Гайнеке, Ф. Емріх, М. Арсалан, Т. Голубек, Т. Вальтер, А. М. Зейхер, С. Діммелер (Травень 2020). Cell type-specific expression of the putative SARS-CoV-2 receptor ACE2 in human hearts. European Heart Journal 41 (19): 1804–1806. PMC 7184464. PMID 32293672. doi:10.1093/eurheartj/ehaa311. (англ.)
- А. О. Пеєс, С. Лью сб Лін, М. Мохд Нох, М. С. Джеффрі, Р. А. Алі (Сервень 2020). SARS-CoV-2 infection of the nervous system: A review of the literature on neurological involvement in novel coronavirus disease-(COVID-19). Bosnian Journal of Basic Medical Sciences 20 (3): 283–292. PMC 7416180. PMID 32530389. doi:10.17305/bjbms.2020.4860. (англ.)
- Even Mild Cases Can Cause "COVID-19 Fog". Медичний центр Ірвінг Колумбійського університету. 21 вересня 2020. (англ.)
- П. Беллак (11 жовтня 2020). How Brain Fog Plagues Covid-19 Survivors. The New York Times. (англ.)
- Ф. Дж. Карод-Арталь (Травень 2020). Neurological complications of coronavirus and COVID-19. Revista de Neurología 70 (9): 311–322. PMID 32329044. doi:10.33588/rn.7009.2020179. (англ.)
- Г. Тоскано, Ф. Пальмеріні, С. Равалья, Л. Руїс, П. Інверніцці, М. Г. Куццоні, Д. Франчотта, Ф. Балданті, Р. Датурі, П. Посторіно, А. Кавалліні, Г. Місіелі (Червень 2020). Guillain-Barré Syndrome Associated with SARS-CoV-2. The New England Journal of Medicine 382 (26): 2574–2576. PMC 7182017. PMID 32302082. doi:10.1056/NEJMc2009191. (англ.)
- А. А. Агьеман, К. Л. Чін, С. Б. Ландерсдорфер, Д. Лью, Р. Офорі-Асенсо (Сервень 2020). Smell and Taste Dysfunction in Patients With COVID-19: A Systematic Review and Meta-analysis. Mayo Clinic Proceedings 95 (8): 1621–1631. PMC 7275152. PMID 32753137. doi:10.1016/j.mayocp.2020.05.030. (англ.)
- М. Маршалл (Січень 2021). COVID's toll on smell and taste: what scientists do and don't know. Nature 589 (7842): 342–343. Bibcode:2021Natur.589..342M. PMID 33452511. doi:10.1038/d41586-021-00055-6. (англ.)
- М. Маршалл (Вересень 2020). How COVID-19 can damage the brain. Nature 585 (7825): 342–343. Bibcode:2020Natur.585..342M. PMID 32934351. doi:10.1038/d41586-020-02599-5. (англ.)
- Д. А. Берлін, Р. М. Гулік, Ф. Дж. Мартінес (Грудень 2020). Severe Covid-19. У С. Г. Соломон. The New England Journal of Medicine 383 (25): 2451–2460. PMID 32412710. doi:10.1056/NEJMcp2009575. (англ.)
- П. Р. Массі, К. М. Джонс (Жовтень 2020). Going viral: A brief history of Chilblain-like skin lesions ("COVID toes") amidst the COVID-19 pandemic. Seminars in Oncology 47 (5): 330–334. PMC 7245293. PMID 32736881. doi:10.1053/j.seminoncol.2020.05.012. (англ.)
- Н. Джабаламелі, Ф. Раджабі, А. Фіруз, Н. Резаей (Січень 2021). The Overlap between Genetic Susceptibility to COVID-19 and Skin Diseases. Immunological Investigations: 1–8. PMID 33494631. doi:10.1080/08820139.2021.1876086. (англ.)
- Л. Сюй, Дж. Лю, М. Лу, Д. Ян, X. Чжен (Травень 2020). Liver injury during highly pathogenic human coronavirus infections. Liver International 40 (5): 998–1004. PMC 7228361. PMID 32170806. doi:10.1111/liv.14435. (англ.)
- Дж. М. Сандерс, М. Л. Моноуг, Т. З. Йодловський, Дж. Б. Катрелл (Травень 2020). Pharmacologic Treatments for Coronavirus Disease 2019 (COVID-19): A Review. JAMA 323 (18): 1824–1836. PMID 32282022. doi:10.1001/jama.2020.6019. (англ.)
- Multisystem inflammatory syndrome in children and adolescents temporally related to COVID-19. Всесвітня організація охорони здоров'я (ВООЗ). 15 травня 2020. Процитовано 20 травня 2020. (англ.)
- HAN Archive – 00432. Центри з контролю та профілактики захворювань у США. 15 травня 2020. Процитовано 20 травня 2020. (англ.)
- Ч. Хуан, Ю. Ван, X. Лі, Л. Рен, Дж. Чжао, Ю. Ху, Л. Чжан, Г. Фан, Дж. Сюй, X. Гу, З. Ченг, Т. Ю, Дж. Ся, Ю. Вей, В. Ву, X. Се, В. Інь, Х. Лі, М. Лю, Ю. Сяо, Х. Гао, Л. Го, Дж. Се, Г. Ван, Р. Цзян, З. Гао, К. Цзінь, Дж. Ван, Б. Цао (Лютий 2020). Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet (Elsevier) 395 (10223): 497–506. PMC 7159299. PMID 31986264. doi:10.1016/S0140-6736(20)30183-5. (англ.)
- Living with Covid19. NIH Themed Review (Національний інститут досліджень здоров'я). 15 жовтня 2020. doi:10.3310/themedreview_41169.
- How long does COVID-19 last?. UK COVID Symptom Study. 6 червня 2020. Процитовано 15 жовтня 2020. (англ.)
- Summary of COVID-19 Long Term Health Effects: Emerging evidence and Ongoing Investigation. University of Washington. 1 вересня 2020. Процитовано 15 жовтня 2020. (англ.)
- Ч. Хуан, Ю. Ван, X. Лі, Л. Рен, Дж. Чжао, Ю. Ху, Л. Чжан, Г. Фан, Дж. Сюй, X. Гу, З. Ченг, Т. Ю, Дж. Ся, Ю. Вей, В. Ву, X. Се, В. Інь, Х. Лі, М. Лю, Ю. Сяо, Х. Гао, Л. Го, Дж. Се, Г. Ван, Р. Цзян, З. Гао, К. Цзінь, Дж. Ван, Б. Цао (Лютий 2020). Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet 395 (10223): 497–506. PMC 7159299. PMID 31986264. doi:10.1016/S0140-6736(20)30183-5. (англ.)
- Р. Торрес-Кастро, Л. Васкончелло-Кастільо, Ікс. Альсіна-Рестой, Л. Соліс-Наварро, Ф. Бургос, Г. Пуппо, Дж. Віларо (Листопад 2020). Respiratory function in patients post-infection by COVID-19: a systematic review and meta-analysis. Pulmonology (Elsevier BV) 27 (4): 328–337. PMC 7687368. PMID 33262076. doi:10.1016/j.pulmoe.2020.10.013. (англ.)
- Б. Шов, М. Даскарех, А. Голамрезанежад (Січень 2021). The lingering manifestations of COVID-19 during and after convalescence: update on long-term pulmonary consequences of coronavirus disease 2019 (COVID-19). La Radiologia Medica 126 (1): 40–46. PMC 7529085. PMID 33006087. doi:10.1007/s11547-020-01295-8. (англ.)
- Ю. М. Чжао, Ю. М. Шанг, В. Б. Сонг, В. В. Лі, Х. Се, В. Ф. Сю, Л. Дж Цзя, Л. М. Лі, Г. Л. Мао, Х. М. Чжоу, Х. Ло, У. Ф. Гао, А. Г. Сю (Сервень 2020). Follow-up study of the pulmonary function and related physiological characteristics of COVID-19 survivors three months after recovery. EClinicalMedicine 25: 100463. PMC 7654356. PMID 32838236. doi:10.1016/j.ijtb.2020.11.003. (англ.)