Блокатори H2-гістамінових рецепторів
Блокатори H2-гістамінових рецепторів, також H2-гістаміноблокатори, антагоністи H2-рецепторів[1][2] — група лікарських препаратів, яку використовують в лікуванні захворювань травної системи, що супроводжуються гіперсекрецією шлункового соку та соляної кислоти. Це пов'язано з блокадою рецепторів гістаміну ІІ типу, які розміщені у слизовій оболонці стінки шлунку.[3][4]
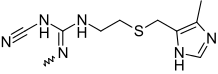
Історія створення
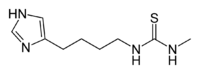
Історія створення блокаторів H2-гістамінових рецепторів тісно пов'язана із вивченням фізіологічної ролі гістаміну, а також механізму дії гістаміну і дослідженням його взаємодії із специфічними гістамінорецепторами. Ще у 1937 році відкрито специфічні гістамінорецептори[1][5], але перші синтезовані інгібітори гістамінових рецепторів не впливали на секрецію шлункового соку, стимульовану гістаміном. Лише у 1972 році було відкрито другий тип гістамінорецепторів[6], які впливають на вироблення соляної кислоти та пепсину в парієтальних клітинах шлунку, виділення слизу в шлунку, та меншою мірою також впливають на гальмівні процеси в ЦНС та на провідну систему серця.[1] Після відкриття другого типу гістамінорецепторів зусилля дослідників були направлені на синтез подібних до гістаміну хімічних сполук, що могли би стати його конкурентними антагоністами. Першим подібним препаратом став буримамід, але він мав занадто низьку активність для клінічного застосування.[3] У 1973 році був синтезований метіамід, що мав достатню активність у пригніченні шлункової секреції, але мав велику кількість побічних ефектів[7], у тому числі токсичну дію на кістковий мозок, що виявлялася у формі гранулоцитопенії.[3][8] І лише у 1976 році було схвалено перший препарат з групи блокаторів H2-гістамінових рецепторів для клінічного використання — циметидин, який був синтезований у лабораторії фірми «Smith, Kline & French» (що пізніше стала частиною компанії «GlaxoSmithKline») під керівницством Джеймса Блека.[7] Розробка нового класу лікарських препаратів, які уперше забезпечували виражене, вибіркове та тривале пригнічення кислотності шлунку патогенетичним способом[4], та дозволили суттєво звузити показання до оперативного лікування виразкової хвороби, зіграла на той час революційну роль у розвитку гастроентерології.[3] За розробку нової групи лікарських препаратів керівник групи дослідників Джеймс Блек отримав Нобелівську премію з фізіології та медицини у 1988 році.[7] Після створення циметидину в 1979 році також компанією «GlaxoSmithKline» був розроблений препарат другого покоління ранітидин, у 1981 році був представлений фамотидин, що був розроблений японською компанією Yamanouchi Pharmaceutical Co.[9], а у 1987 році був розроблений препарат четвертого покоління — нізатидин.[10] Пізніше були розроблені й інші препарати даної групи — роксатидин, лафутидин[3], ебротидин[1][6] Натепер блокатори H2-гістамінових рецепторів застосовуються значно рідше, поступившись місцем блокаторам протонної помпи, у зв'язку із нижчою антисекреторною активністю, більшою кількістю побічних ефектів, явищем тахіфілаксії та частішими випадками резистентності до препаратів групи.[3][4]
Класифікація
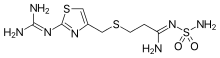

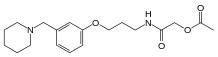
Блокатори H2-гістамінових рецепторів поділяються згідно своїх фармакологічних властивостей на препарати І, ІІ, ІІІ, IV та V покоління. До препаратів першого покоління традиційно відносять циметидин.[1][6] До препаратів другого покоління відносять ранітидин[1][5], до препаратів третього покоління — фамотидин[1][6], до препаратів четвертого покоління — нізатидин[6][11][12], до препаратів п'ятого покоління — роксатидин[6][12][13] (згідно деяких класифікацій, роксатидин та нізатидин відносять до препаратів ІІІ покоління).[1][5] Препарати лафутидин, ебротидин, ніперотидин, міфентидин, які застосовують у клінічній практиці в ряді країн, не класифіковані відносно покоління блокаторів H2-гістамінових рецепторів.[1][3] У клініці використовують також комбінований препарат ранітидину та субцитрату вісмуту, що згідно міжнародної класифікації відносять також до H2-гістаміноблокаторів.[1][3]
Механізм дії
Механізм дії усіх блокаторів H2-гістамінових рецепторів полягає у пригніченні секреції шлункового соку, що пов'язано з конкурентною блокадою рецепторів гістаміну ІІ типу, які розміщені у слизовій оболонці стінки шлунку.[1][3] Усі препарати групи пригнічують секрецію соляної кислоти парієтальними клітинами слизової оболонки шлунку; у тому числі як спонтанну (базальну), так і стимульовану їжею, гістаміном, гастрином, пентагастрином, кофеїном та менш виражено — й ацетилхоліном, переважно за рахунок зниження базальної та нічної секреції соляної кислоти.[5] Блокатори H2-гістамінових рецепторів також пригнічують активність ферменту шлункового соку пепсину.[6] Усі H2-гістаміноблокатори сприяють активації кровообігу у слизовій оболонці шлунку, підвищують секрецію бікарбонатів, сприяють відновленню клітин епітелію слизової оболонки шлунку та збільшують синтез простагландинів у слизовій оболонці шлунку.[5][14] Новітні препарати групи H2-гістаміноблокаторів (ебротидин) мають виражені гастропротективні властивості.[1] На відміну від H1-гістаміноблокаторів, блокатори гістамінорецепторів другого типу не мають адренергічної активності, антихолінергічної активності, не мають місцевоанестезуючої активності та практично не мають седативного ефекту, оскільки погано проникають через гематоенцефалічний бар'єр.[1][5] Циметидин[15] та у меншій ступені ранітидин[16], мають здатність пригнічувати мікросомальні ферменти печінки та гальмувати метаболізм частини лікарських препаратів (варфарину, фенітоїну, теофіліну, циклоспорину, аміодарону та інших антиаритмічних препаратів, еритроміцину).[17][18] Блокатори H2-гістамінових рецепторів пригнічують вироблення внутрішнього антианемічного чинника Кастла[1], що може супроводжуватися розвитком анемії. Циметидин має антиандрогенну дію, що пов'язана із витісненням зі зв'язку з рецепторами клітин тестостерону,[5] та може проявлятись у тому числі імпотенцією. Також найчастіше при застосуванні циметидину збільшується рівень пролактину в крові.[1] Циметидин може також впливати на метаболізм естрогенів та підвищувати їх концентрацію у плазмі крові.[19] Блокатори гістамінорецепторів другого типу можуть застосовуватися і при інших захворюваннях, що безпосередньо не пов'язані із підвищенням кислотності шлункового соку. Так, наприклад, експериментально доведено ефективність циметидину при деяких варіантах колоректального раку.[20][21] На початку досліджень фармакологічних властивостей циметидину рекомендувалось його застосуваннях при різноманітних шкірних захворюваннях.[22][23] Згідно досліджень датських учених, ранітидин може застосовуватися у лікуванні інфекційного мононуклеозу та післяопераційної і сепсис-індукованої імуносупресії.[1] Експериментально доведена можливість застосування фамотидину при резистентних формах шизофренії[24], а також у лікуванні аутизму в дітей, і при паркінсонізмі.[1]
Фармакокінетика
Усі блокатори H2-гістамінових рецепторів швидко всмоктуються при пероральному застосуванні, досягаючи максимальної концентрації в крові протягом 30—60 хвилин.[14] Циметидин, ранітидин, фамотидин та нізатидин можуть також застосовуватися парентерально.[3][6] Біодоступність циметидину становить 60—80%; ранітидину 50—60%, фамотидину 30—50%, нізатидину близько 70%, роксатидину 90—100%.[14] Тривалість дії препаратів групи становить для циметидину 2—5 годин, ранітидину 7—8 годин, фамотидину 10—12 годин[5][6], нізатидину 10—12 годин, роксатидину 12—16 годин.[12] Препарати групи H2-гістаміноблокаторів (за виключенням циметидину) погано проникають у більшість тканин організму, за виключенням травної системи, включно погано проходять через гематоенцефалічний бар'єр, але можуть проходити через плацентарний бар'єр та виділяються в грудне молоко.[6] Метаболізуються препарати групи H2-гістаміноблокаторів у печінці, переважно в незначній кількості.[6][14] Виводяться препарати групи із організму із сечею, переважно в незміненому вигляді. Період напіввиведення для циметидину становить 2 години, ранітидину 2—3 години, фамотидину 2,5—3 години, нізатидину близько 2 годин, роксатидину 6 годин[6][14], ебротидину 9—14 годин.[1] Період напіввиведення блокаторів H2-гістамінових рецепторів може суттєво збільшуватися при печінковій недостатності (особливо при застосуванні циметидину та нізатидину)[18] та нирковій недостатності (особливо при застосуванні фамотидину[25], у меншому ступені ранітидину та роксатидину).[6]
Показання до застосування
Блокатори H2-гістамінових рецепторів застосовуються при виразковій хворобі шлунку та дванадцятипалої кишки та стресових виразках травної системи, синдромі Золлінгера-Еллісона та станах, при яких спостерігається підвищена кислотість (гастрит, дуоденіт), гастроезофагеальній рефлюксній хворобі та ерозивному езофагіті, для профілактики синдрому Мендельсона та аспіраційних пневмоній, системному мастоцитозі, а також панкреатиті.[1][6] Дані про застосування H2-гістаміноблокаторів при шлунково-кишковій кровотечі дискутабельні.[1][26] Натепер у клінічній практиці з препаратів групи найчастіше застосовується фамотидин, як у дорослих, так і у дитячому віці[12], рідше ранітидин.[6][27] Роксатидин та нізатидин застосовуються рідко у зв'язку із відсутністю переваг перед фамотидином та блокаторами протонної помпи[28], та вищою антисекреторною активністю фамотидину в порівнянні з цими препаратами.[12][29]
Побічна дія
Побічна дія з боку блокаторів H2-гістамінових рецепторів виникає рідко.[1][18] Найчастіше побічні ефекти виникають при застосуванні циметидину, оскільки серед блокаторів H2-гістамінових рецепторів він має найвищу ліпофільність та кращу проникність у тканини організму. Загальна частота побічних ефектів при застосуванні циметидину складає 3,2%, ранітидину 2,7%, фамотидину 1,3%[5][6], при застосуванні нізатидину та роксатидину побічні ефекти виникають також рідко.[12] Найчастіше H2-гістаміноблокатори викликають побічні ефекти з боку травної системи. При застосуванні препаратів групи може спостерігатися діарея, рідше запор, що пов'язано із їх антисекреторною дією. Також при застосуванні гістаміноблокаторів другого типу можуть спостерігатися нудота, блювання, болі в животі[6], може спостерігатись стимуляція формування пілоростенозу[4], вкрай рідко — панкреатит (переважно при застосуванні циметидину).[30] Гепатотоксичність (що проявляється підвищенням активності амінотрансфераз та зниженням кровотоку в печінці)[8] також характерна більше для циметидину[5][6], у меншому ступені для нізатидину.[18] Зрідка (при застосуванні фамотидину 0,1—0,2%) при застосуванні блокаторів H2-гістамінових рецепторів можуть спостерігатися алергічні реакції — шкірний висип, кропив'янка, бронхоспазм, гарячка.[1][6] Рідко при застосуванні гістаміноблокаторів другого типу можуть спостерігатися побічні ефекти з боку нервової системи. Найбільша ймовірність виникнення побічних ефектів із боку нервової системи спостерігається при застосуванні циметидину, який краще за інші препарати групи проникає через гематоенцефалічний бар'єр (ступінь проникнення в ЦНС циметидину становить 0,24%, ранітидину 0,17%, фамотидину 0,12% відносно концентрації препаратів у крові). Серед побічних ефектів з боку нервової системи можуть спостерігатися головний біль, головокружіння, сонливість, підвищена втомлюваність, значно рідше — порушення зору, порушення свідомості, збудження, депресія, галюцинації, судоми.[1][6] З боку системи крові зрідка (0,06-0,32% випадків при застосуванні фамотидину) можуть спостерігатися апластична та гемолітична анемія, лейкопенія, агранулоцитоз, тромбоцитопенія, панцитопенія, гранулоцитопенія.[5][6] Кардіотоксичність, що проявляється AV-блокадою, екстрасистолією, тахікардією або брадикардією, дуже рідко асистолією, є наслідком блокади H2-гістамінових рецепторів міокарду під впливом препаратів групи гістаміноблокаторів другого типу.[1][5] При внутрішньовенному застосуванні циметидину[1][5], ранітидину[31] та фамотидину[32] може спостерігатися артеріальна гіпотензія. Циметидин є інгібітором мікросомальних ферментів печінки, тому пригнічує метаболізм та підвищує концентрацію в крові інших лікарських препаратів — бета-блокаторів, блокаторів кальцієвих каналів (ніфедипіну), антиаритмічних препаратів (аміодарону, хінідину, пропафенону, новокаїнаміду, лідокаїну), циклоспорину, варфарину, діазепаму, трициклічних антидепресантів, теофіліну, фенітоїну, частини антибіотиків (еритроміцину, метронідазолу)[15][18] та частини антиретровірусних препаратів (делавірдину, маравіроку)[33] При застосуванні циметидину також підвищується концентрація у крові силденафілу.[34] При застосуванні циметидину знижується виділення з організму метадону.[35] При застосуванні циметидину може спостерігатися антиандрогенна дія, що пов'язана із витісненням зі зв'язку з рецепторами клітин тестостерону[5], та може проявлятись у тому числі імпотенцією та еректильною дисфункцією[1], а підвищення рівня пролактину в крові може супроводжуватися гінекомастією.[8] До недоліків блокаторів H2-гістамінових рецепторів відносяться також поява тахіфілаксії (зниження ефективності препарату при тривалому застосуванні), що пов'язано з посиленням вироблення в організмі ендогенного гістаміну[3][4]; у 1—5% випадків спостерігається резистентність до одного із препаратів групи (перехресна резистентність між різними препаратами групи H2-гістаміноблокаторів не спостерігається)[3]. При різкій відміні препаратів групи може спостерігатися синдром відміни, який може призводити до рецидиву виразкової хвороби або розвитку перфоративної виразки.[1][4] При застосуванні H2-гістаміноблокаторів, особливо в поєднанні з антибіотиками, збільшується ймовірність розвитку псевдомембранозного коліту, викликаного Clostridium difficile.[3]
Протипокази
Усі препарати групи блокаторів H2-гістамінових рецепторів протипоказані при підвищеній чутливості до препаратів групи, вагітності, годуванні грудьми, при виражених порушеннях функції печінки та нирок.[6] Більшість препаратів групи застосовуються у дітей старших 14 років, лише фамотидин дозволений для застосування в дітей більш раннього віку.[12]
Примітки
- Архівована копія. Архів оригіналу за 7 липня 2015. Процитовано 27 квітня 2015.
- http://meduniver.com/Medical/profilaktika/1485.html (рос.)
- http://www.gastroscan.ru/handbook/121/3119
- Архівована копія. Архів оригіналу за 7 липня 2015. Процитовано 27 квітня 2015.
- http://www.kuban.su/medicine/shtm/baza/jazva/yaz8.htm Архівовано 5 вересня 2016 у Wayback Machine. (рос.)
- http://www.pharmindex.ru/practic/1_gastro_1.html (рос.)
- Tagamet: The Discovery of Histamine H2 -receptor Antagonists (англ.)
- http://www.rmj.ru/articles_5339.htm Архівовано 19 березня 2015 у Wayback Machine. (рос.)
- US patent 4283408 (англ.)
- Eli Lilly and Company and Reliant Pharmaceuticals Announce (англ.)
- http://www.gastroscan.ru/handbook/144/3118 (рос.)
- http://www.health-medix.com/articles/liki_ukr/2009-10-04/Marushko.pdf
- http://www.gastroscan.ru/handbook/144/5965 (рос.)
- http://www.naturalmedics.ru/dots-1138-1.html (рос.)
- http://www.gastroscan.ru/handbook/144/3116 (рос.)
- http://www.gastroscan.ru/handbook/144/3064 (рос.)
- http://www.rosmedzdrav.ru/xgastro/gastro-0465.shtml (рос.)
- http://meduniver.com/Medical/profilaktika/1487.html (рос.)
- Galbraith RA, Michnovicz JJ (Серпень 1989). The effects of cimetidine on the oxidative metabolism of estradiol. The New England Journal of Medicine 321 (5): 269–74. PMID 2747769. doi:10.1056/NEJM198908033210501.
- Matsumoto S, Hayashi A, Kobayashi K, Imaeda Y, Umemoto S (Лютий 2004). Cimetidine blocking of E-selectin expression inhibits sialyl Lewis-X-positive cancer cells from adhering to vascular endothelium.[недоступне посилання з травня 2019] (англ.)
- S Matsumoto, Y Imaeda, S Umemoto, K Kobayashi, H Suzuki1 and T Okamoto S (21 січня 2002). doi=10.1038/sj.bjc.6600048 Cimetidine increases survival of colorectal cancer patients with high levels of sialyl Lewis-X and sialyl Lewis-A epitope expression on tumour cells. British Journal of Cancer 86 (1): 161–167. PMC 2375187. PMID 11870500. doi:10.1038/sj.bjc.6600048. (англ.)
- Faloon, William; Kitchen, Kate (березень 2001). Tagemet to Treat Herpes and Shingles. Life Extension Magazine. Процитовано 5 березня 2009. (англ.)
- Scheinfeld N (Березень 2003). Cimetidine: a review of the recent developments and reports in cutaneous medicine. Dermatol. Online J. 9 (2): 4. PMID 12639457. (англ.)
- Meskanen, K; Ekelund, H; Laitinen, J; Neuvonen, PJ; Haukka, J; Panula, P; Ekelund, J (серпень 2013). A randomized clinical trial of histamine 2 receptor antagonism in treatment-resistant schizophrenia.. Journal of Clinical Psychopharmacology 33 (4): 472–478. PMID 23764683. doi:10.1097/JCP.0b013e3182970490. (англ.)
- http://www.gastroscan.ru/handbook/144/3115 (рос.)
- http://medactiv.ru/ygastro/gastro-010031.shtml (рос.)
- http://compendium.com.ua/akt/82/2835/ranitidinum (рос.)
- http://www.medicusamicus.com/index.php?action=4x1151x3 (рос.)
- http://www.gastroscan.ru/literature/authors/4795 (рос.)
- https://www.mif-ua.com/archive/article/21372 Архівовано 8 березня 2016 у Wayback Machine. (рос.)
- http://www.rlsnet.ru/mnn_index_id_163.htm (рос.)
- http://www.rlsnet.ru/mnn_index_id_667.htm (рос.)
- Дж. Бартлетт, Дж. Галлант, П.Фам Клинические аспекты ВИЧ-инфекции 2012 (рос.)
- http://compendium.com.ua/akt/83/390/sildenafilum (рос.)
- http://mozdocs.kiev.ua/likiview.php?id=31833