Гастроентерит
Гастроентерит (лат. gastroenteritis, від дав.-гр. γαστήρ — «шлунок», у родовому відмінку дав.-гр. γαστρός — «шлунку» та дав.-гр. ἔντερον — «кишечник» + лат. itis — «запалений») — клінічний синдром, який характеризується переважно гострим запаленням шлунково-кишкового тракту, при якому уражається як шлунок («гастро»-), так й кишечник («ентеро»-), та спричинює діарею, нудоту, блювання, біль у животі й інші симптоми.[4]
| Гастроентерит | |
|---|---|
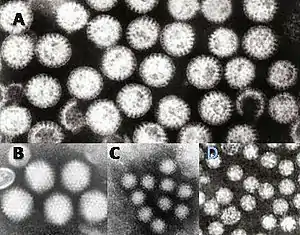 Віруси, що здатні спричинити гастроентерит: A = ротавірус, B = аденовірус, C = норовірус та D = астровірус. Вірусні частки однакового збільшення, щоб можна було порівняти їхній розмір. Віруси, що здатні спричинити гастроентерит: A = ротавірус, B = аденовірус, C = норовірус та D = астровірус. Вірусні частки однакового збільшення, щоб можна було порівняти їхній розмір. | |
| Спеціальність | гастроентерологія |
| Симптоми | блювання[1], діарея[1], нудота[1], гарячка, біль у животі, печія, спазм, зневоднення організму і спазми в животіd[1] |
| Причини | Rotavirus, Campylobacter і Norovirusd |
| Препарати | еритроміцин[2], ондансетрон[3], ципрофлоксацин[3] і ібупрофен[3] |
| Класифікація та зовнішні ресурси | |
| МКХ-11 | 1A40 |
| МКХ-10 | A02.0, A08, A09, J10.8, J11.8,K52 |
| DiseasesDB | 30726 |
| eMedicine | emerg/213 |
| MeSH | D005759 |
| | |
В українській медичній термінології в поданні статистичної звітності термін «гастроентерит» включається в назву хвороби у хворих, що лікувалися в тому чи іншому медичному закладі України, наприклад, «гострий гастроентерит, який спричинений вульгарним протеєм», «гострий гастроентерит невиясненої етіології» тощо. Гастроентерит у клінічному перебігу деяких хвороб є проявом, клінічним синдромом і не включається у формулювання кінцевого діагнозу, як, зокрема, при реовірусній інфекції.
«Гастроентерит» означає, що уражені шлунок та тонка кишка, якщо ще уражена товста кишка, то це означають як «гастроентероколіт».
Гастроентерит також іноді неправильно називають шлунковим грипом, хоча він не має жодного стосунку до грипу. Взагалі гастроентерит є проявом багатьох кишкових хвороб.
Етіологія
Найчастіше причинами виникнення гастроентериту є віруси (зокрема ротавіруси) і бактерії (зокрема кишкова паличка та кампілобактер).[5][6] Проте є багато інших збудників, які можуть спричинити цей синдром.[7] Неінфекційне походження також можливе, проте у порівнянні з вірусною та бактеріальною етіологією, воно є менш ймовірним.[4] Ризик інфікування вищий у дітей через відсутність або погане формування в них гігієнічних навичок, слабкість імунних реакцій тощо.[4] У США щорічно 1 з 6 громадян країни страждає на інфекційний гастроентерит, який передається через їжу.
Віруси
Відомо, що гастроентерит спричинюють такі види вірусів: ротавірус, Вірус Норуолк та реовіруси.[8][9] Ротавірус є найбільш поширеною причиною виникнення гастроентериту у дітей[5], та має однакові показники частоти випадків захворювання в розвинених країнах та в країнах, що розвиваються.[10] Віруси спричиняють близько 70 % випадків інфекційної діареї у педіатричній віковій групі.[11] У дорослих ротавірус зустрічається рідше завдяки набутому імунітету.[12]
Норовірусна інфекція є найбільш поширеною причиною гастроентериту серед дорослих у США. Саме Норуолк-вірус спричинює більш ніж 90 % спалахів гастроентериту.[8] Зазвичай, ці локальні епідемії виникають внаслідок перебування групи людей у безпосередній фізичній близькості та контактно-побутовій передачі, як наприклад, на круїзних кораблях,[8] в лікарнях чи ресторанах.[4] Людина може залишатися заразною деякий час навіть після припинення діареї.[8] Норовірус спричинює близько 10 % випадків захворювання у дітей.[4]
Бактерії
У розвинених країнах головним збудником гастроентериту є Campylobacter jejuni. Більш ніж половина випадків захворювання виникає внаслідок контакту з домашньою птицею.[13] У дітей, захворювання має бактеріальне походження у 15 % випадків, та здебільшого спричинюється найбільш поширеними збудниками, серед яких кишкова паличка, сальмонела, шигела, кампілобактер[11]. Зберігання інфікованої бактеріями їжі при кімнатній температурі протягом кількох годин, призводить до розмноження бактерій та підвищення ризику інфікування людини, яка її споживає.[7] Серед продуктів, які зазвичай передають цих збудників — сире та недостатньо термічно оброблене тваринне м'ясо, курятина, морепродукти, яйця, сирі пророщені зерна, непастерізоване молоко, м'які сири, фруктові та овочеві свіжо виготовлені соки.[14]
Clostridium difficile часто спричинює діарею у людей старшого віку.[7] Діти можуть бути носіями бактерії, але не мати симптомів захворювання.[7] Це поширена причина діареї у людей, які перебувають на лікуванні в лікарні, та буває часто пов'язана із застосуванням антибіотиків.[15] Діарея, яку спричинює золотистий стафілокок, іноді може виникнути у людей, які приймали антибіотики.[16] Діарея мандрівників часто перебігає з гастроентеритом. Препарати для зниження кислотності також можуть підвищувати ризик значного інфікування внаслідок контакту з такими організмами, як Clostridium difficile, сальмонела та кампілобактер.[17] Ризик більший при лікуванні інгібіторами протонної помпи, ніж блокаторами H2-гістамінових рецепторів.[17]
Найпростіші
Багато найпростіших можуть спричинити захворювання, які мають у своєму клінічному перебігу гастроентерит. Найчастіше це лямблія, гістолітична амеба, криптоспроридією.[11] Ці збудники спричинюють близько 10 % випадків захворювання у дітей.[18] Зараження лямблією найчастіше трапляється у країнах, що розвиваються, хоча цей збудник певною мірою спричинює захворювання майже в усьому світі. Найчастіше лямбліоз уражає людей, які подорожують до країн з високим показником поширення хвороби, дітей, які відвідують дитячий садок, чоловіків, які мають статеві стосунки з іншими чоловіками, а також після природних катастроф.[19]
Епідеміологічні особливості
За оцінками, щорічно у світі фіксується від трьох до п'яти мільярдів випадків гастроентериту,[18] від якого у першу чергу страждають діти та жителі розвинених країн.[6] За даними 2008 року гастроентерит став причиною приблизно 1,3 мільйона смертей серед дітей віком до п'яти років,[20] причому більшість смертей приходиться на найбідніші країни світу.[7] Більше 450.000 цих смертей спричинені ротавірусом у дітей віком до 5 років.[21][22] У країнах, що розвиваються, діти віком до двох років часто хворіють на шість та більше інфекційних захворювань щорічно, що стає причиною тяжкого перебігу гастроентериту.
У 1980 році гастроентерит від усіх причин спричинив 4,6 мільйонів дитячих смертей (переважно у країнах, що розвиваються).[23] Показник смертності був значно знижений (приблизно до 1,5 мільйонів смертей щороку) до 2000 року, здебільшого через упровадження та широке використання пероральної регідратаційної терапії.[24] У США інфекційні захворювання, що супроводжуються гастроентеритом, посідають друге місце серед найбільш розповсюджених інфекцій (після ГРВІ) та є причиною від 200 до 375 мільйонів випадків гострої діареї[7][8] та приблизно десяти тисяч смертей щороку,[7] 150—300 з яких припадають на дітей молодше п'яти років.[4]
Механізм передачі
Передача відбувається через споживання забрудненої води або побутовим шляхом.[6] У місцевостях із сезонами дощів та посух якість води зазвичай погіршується під час сезону дощів, а це збігається з періодами спалахів хвороби.[6] У країнах з помірним кліматом поширення інфекцій припадає на зиму.[7] Глобальним чинником хвороби є годування малюків з пляшечок, які було недостатньо продезінфіковано.[6] Інтенсивність передачі захворювання пов'язана також із недостатньою гігієною у дітей,[8] особливо у багатодітних сім'ях,[25] та у дітей, які погано харчуються.[7] Після розвитку стійкості до захворювання, дорослі можуть носіями, таким чином виступаючи природним резервуаром інфекції.[7]
Клінічні ознаки
Здебільшого, гастроентерит проявляється діареєю та блюванням,[8] рідше, захворювання проявляється лише діареєю.[4] Можуть також виникнути спазматичний біль у животі.[4] Ознаки та симптоми хвороби зазвичай виникають через декілька годин після контакту з джерелом інфекції або вживанням контамінованих продуктів або води.[6] При вірусному походженні, захворювання здебільшого перебігає до 5-7 днів.[8] У деяких випадках, вірусний гастроентерит може супроводжуватися гарячкою, втомою, головним болем та міалгіями.[8] За наявності кривавого проносу виникає підозра на наявність ще й коліту.[8].[13] Деякі бактеріальні інфекції можуть супроводжуватися сильним абдомінальним болем та здатні перебігати без лікування триваліше.
Повне одужання дітей, хворих на ротавірусну інфекцію, здебільшого настає через 3-8 днів.[10] Проте у бідних країнах, через відсутність лікування тяжких інфекційних захворювань, довготривала діарея зустрічається часто.[26] Зневоднення є типовим ускладненням діареї,[27] тож у дитини при сильному зневодненні може виникнути дегідратаційний шок.[28] Повторне зараження найчастіше трапляється у місцях з поганими санітарними умовами та недостатнім харчуванням.
Внаслідок зараження кампілобактером, реактивний артрит розвивається в 1 % хворих, синдром Гієна — Барре виникає у 0,1 % випадків.[13] Гемолітико-уремічний синдром (ГУС) може виникнути в результаті зараження шига-токсином, який виробляє штами Escherichia coli чи Shigella, що призводить до зниження кількості тромбоцитів у крові , ниркової недостатності та гемолітичної анемії.[18] Діти більш схильні до захворювання на ГУС ніж дорослі.[7] Деякі вірусні інфекції можуть призводити до доброякісного дитячого епілептичного синдрому.[4]
Неінфекційні способи передачі
Існують численні випадки неінфекційного запалення шлунково-кишкового тракту.[4] Деякі з найтиповіших — це ліки (такі, як НСПЗП (нестероїдні протизапальні препарати)), певні продукти, наприклад, лактоза (у тих, хто не переносить лактозу), та глютен (клейковина) (в осіб із глютеновою хворобою). Хвороба Крона також вважається неінфекційним джерелом гастроентериту (часто у важкій формі).[4] Також зустрічається захворювання, що є побічним ефектом наявності токсинів. Серед усіх видів отруєнь їжею, що супроводжуються нудотою, блювотою та діареєю, визначають наступні: отруєння рибою, до якого призводить споживання зараженої хижої риби, отруєння рибою родини скумбрієвих, що асоціюється із споживанням певних видів протухлої риби, отруєння тетродоксином, що настає від споживання риби фугу, а також сюди входить ботулізм, зазвичай викликаний неправильно консервованою їжею.[29]
Патогенез
Гастроентерит супроводжується блюванням та проносом, викликаними інфекційним запаленням тонкого кишечника чи товстої кишки.[7] Перебіг захворювання у тонкому кишечнику зазвичай не визначається запаленням, тоді як у товстому він супроводжується запаленням.[7] Кількість хвороботворних мікроорганізмів, здатних спричинити інфекційне запалення, коливається у межах від одного (для криптоспоридій) до 108 (для класичного холерного вібріона/Vibrio cholerae).[7]
Діагностика
Гастроентерит зазвичай діагностують клінічно, базуючись на ознаках хвороби та симптомах людини.[8] Визначати конкретну причину запалення не обов'язково, тому що це не впливає на лікування.[6] Однак, аналіз випорожнень слід взяти у осіб, у яких наявна кров у фекаліях, у тих, у яких може бути отруєння їжею та в осіб, які недавно відвідали країни третього світу.[11] Діагностичні аналізи можуть також проводитися задля контролю над захворюванням.[8] Оскільки гіпоглікемія зустрічається приблизно у 10 % новонароджених та дітей дошкільного віку, рекомендується визначати рівень цукру в цієї групи населення.[28] Електроліти та функція нирок також слід перевіряти у випадках важкого зневоднення організму.[11]
Зневоднення
Визначення наявності зневоднення у людини є важливою частиною в оцінці ступеню важкості захворювання. Визначають 3 ступені зневоднення: легке (3-5 %), середньої важкості (6–9 %) та важке (≥10 %).[4] У дітей найвиразнішими ознаками зневоднення середнього та важкого ступеню є збільшення часу наповнення капілярів, недостатній тургор шкіри та патологічне дихання.[28][30] Іншими корисними ознаками (якщо їх використати у сукупності) для діагностики зневоднення є запалі очі, зниження активності, брак сліз та сухість у ротовій порожнині.[4] Нормальне сечовиділення та пероральне споживання рідини є сигналами покращення стану людини.[28] Лабораторні аналізи не грають великої ролі у визначенні ступеню зневоднення.[4]
Диференціальна діагностика
Інші потенційні причини ознак чи симптомів, які схожі на гастроентерит та мають бути викресленими з кола симптомів: апендицит,заворот кишок, запалення кишечника, запалення сечовидільних шляхів та цукровий діабет.[11] Також слід взяти до уваги панкреатичну недостатність, синдром вкороченого кишечника, хворобу Уіпла, захворювання черевної порожнини, та зловживання проносними засобами.[31] Диференціальна діагностика може бути ускладнена у випадку, коли виявлені «лише» ознаки блювання чи проносу (але не за наявності одночасно обох).[4]
Апендицит супроводжується блюванням, біллю у черевній порожнині та незначним проносом приблизно у 33 % випадків.[4] Це на противагу сильній діареї, притаманній гастроентериту.[4] Запалення легень та сечовидільних шляхів у дітей також можуть викликати блювання та пронос.[4] Класичний діабетичний кетоацидоз (ДКА) супроводжується біллю у животі, нудотою та блюванням, але без проносу.[4] Одне з досліджень показало, що у 17-ти відсотків дітей з ДКА раніше було діагностовано гастроентерит.[4]
Запобігання захворюванню
Спосіб життя
Постачання доступної очищеної води та дотримання санітарних вимог є важливими у зниженні рівня інфекційного та клінічно вираженого гастроентериту.[7] Заходи з дотримання особистої гігієни (наприклад, миття рук), як виявилось, знижували кількість випадків зараження та розповсюдження гастроентериту на 30 % як у розвинених країнах, так і у країнах, що розвиваються.[28] Гелі на основі спирту також можуть бути ефективними.[28] Грудне вигодовування важливе як спосіб покращення гігієни, особливо у місцевостях із недотриманням санітарних умов.[6] Грудне молоко знижує і частоту інфекційних заражень, і тривалість захворювання.[4] Утримання від споживання зараженої їжі чи напоїв теж має бути ефективним.[32]
Вакцинація
Завдяки своїй ефективності та безпеці, у 2009 році Всесвітньою Організацією з Охорони здоров'я була рекомендована для вакцинації дітей у всьому світі ротавірусна вакцина.[5][33] Дві серійні вакцини вже існують та декілька ще розроблюються.[33] В Африці та Азії ці вакцини знизили кількість випадків важкого перебігу захворювання серед новонароджених[33], а у країнах, де було впроваджено національні програми імунізації населення, помітне зниження інтенсивності та ступеню важкості хвороби.[34][35] Ця вакцина може також попередити зараження хворобою серед невакцинованих дітей шляхом зниження кількості циркулюючої інфекції.[36] Із 2000-го року впровадження програми ротавірусної вакцинації у Сполучених Штатах суттєво знизило кількість випадків діареї у населення на 80 відсотків.[37][38][39] Перша стадія вакцинації проходить у новонароджених віком від 6 до 15 тижнів.[5] Пероральна вакцина від холери виявилася ефективною у 50–60 % випадків протягом 2-х років.[40]
Лікування
Гастроентерит визначають як гострий синдром, що не потребує ліків, яке перебігає та закінчується через певний період.[27] Найкращим лікуванням для осіб із легким та середнім ступенем зневоднення є пероральна регідратація.[18] Тим не менше, метоклопрамід та/або онданзетрон можуть допомогти у деяких випадках захворювань у дітей,[41] а також можна застосувати бутилскополамін бромід для вгамування болю у животі.[42]
Регідратація
Найпершим лікуванням гастроентериту у дітей та дорослих слід є регідратація. Її проводять перш за все через пероральну регідративну терапію, хоча внутрішньовенна терапія може знадобитись, якщо спостерігається зниження рівню свідомості або ж у випадку важкого ступеню зневоднення.[43][44] Пероральні препарати замісної терапії на основі складних вуглеводів (тобто, вироблені з пшениці чи рису), можуть переважати за ефективністю препарати, зроблені на основі простого цукру.[45] Напої, особливо з високим вмістом простих сполук цукру, наприклад, легкі напої та фруктові соки, не рекомендуються для вживання дітям до 5 років, тому що вони можуть посилити пронос.[27] Звичайну воду можна використовувати у випадку, коли відсутні більш ефективні препарати пероральної гідратації або якщо вони не до смаку.[27] Назогастральна трубка може бути використана у маленьких дітей для постачання рідини до організму, якщо на те є клінічні підстави.[11]
Дієта
Відразу після проведення оральної регідратаційної терапії рекомендується продовжувати годувати дітей, що перебувають на грудному вигодовуванні, у звичайний спосіб так само, як і дітей, яких годують сумішами.[46] При цьому зазвичай немає необхідності у використанні сумішей без лактози або зі зниженим вмістом лактози.[46] Під час нападів діареї необхідно підтримувати звичайний раціон дитини, за винятком продуктів з високим вмістом простих цукрів, яких треба уникати.[46] Дієта БРЯТ (банани, рис, яблучне пюре, тости та чай) більше не рекомендується, оскільки вона не містить достатньої кількості поживних речовин та не має жодних переваг порівняно з нормальним харчуванням.[46] Деякі пробіотики показали властивості до зменшення тривалості хвороби та кількості випорожнень.[47] Вони також можуть бути корисними у профілактичних цілях та при лікуванні діареї, пов´язаної з антибіотиками.[48] Кисломолочні продукти (такі як йогурт) також мають корисний вплив на стан хворого.[49] Добавки цинку показали ефективність як при лікуванні, так і при профілактиці діареї у дітей у країнах, що розвиваються.[50]
Протиблювальні засоби
Протиблювотні препарати можуть бути корисними при лікуванні блювоти у дітей. Наприклад, таку дію має ондансетрон, одна доза якого зменшує необхідність у внутрішньовенних вливаннях, знижує кількість випадків госпіталізації та зменшує позиви до блювоти.[51][52][53] Метоклопрамід також є дієвим засобом.[53] Однак використання ондасетрону може бути пов'язано зі зростанням кількості випадків повторної госпіталізації дітей.[54] На розсуд лікарів внутрішньовенний препарат ондасетрон може прийматися перорально.[55]Дименгідринат, зменшуючи блювоту, не показав значних клінічних переваг.[4]
Антибіотики
Зазвичай при гастроентериті антибіотики не використовуються, хоча вони іноді рекомендовані за наявності особливо тяжких симптомів[56] або при виявленні чи підозрах на бактеріальну причину, яка піддається лікуванню антибіотиками.[57] У разі використання антибіотиків, макроліди (наприклад, азітроміцин) до останнього часу вважалися кращими за фторхінальдіни через вищі показники резистентності до останніх.[13] Псевдомембранний коліт, причиною якого зазвичай є використання антибіотиків, лікується відміною препарата, що викликає хворобу, та терапією метронідазолом або ванкоміцином.[23] Бактерії та найпростіші, які реагують на лікування: шигелла[58] Salmonella typhi,[59] та різні види лямблій.[19] Для лікування ураження різними видами лямблій або Entamoeba histolytica рекомендується віддати перевагу тінідазолу, а не метронідазолу.[19][60]Всесвітня організація охорони здоров'я (ВООЗ) рекомендує використовувати антибіотики для лікування грудних малюків з кривавим проносом та жаром.[4]
Протидіарейні засоби
Протидіарейні препарати теоретично мають ризик ускладнень, і, хоча клінічна практика довела небажаність їх використання,[31] такі ліки показані пацієнтам з кривавим проносом, ускладненим жаром.[61] Для усунення симптомів діареї найчастіше використовують лоперамід, аналог опіоїдів.[62] Однак не рекомендується призначати лоперамід дітям, оскільки він може проникнути крізь нерозвинений гематоенцефалічний бар'єр та стати причиною отруєння. У легких та середніх випадках може використовуватися субсаліцилат вісмуту, нерозчинна сполука тривалентного вісмуту та саліцилату,[31] однак існує теоретичний ризик отруєння саліцилатом.[4]
Історія
Перше використання терміну «гастроентерит» зафіксоване у 1825 році.[63] До цього він був відомим як черевний тиф, або, серед іншого, «холера морбус», або під більш загальними назвами: «кишковий грип», «нудота», «пронос», «коліки», «кишковий розлад» та іншими застарілими назвами гострої діареї.[64]
Суспільство та культура
Він відіграв не останню роль у військових кампаніях, звідки, як вважається, і походить вислів «кишка тонка і слава далека».[7]
Гастроентерит щорічно є головної причиною 3.7 мільйонів звернень до лікарів у Сполучених Штатах[4] та 3 мільйонів звернень у Франції.[65] Загалом, у Сполучених Штатах на лікування гастроентериту витрачається приблизно 23 мільярдів доларів США щороку,[66] причому на гастроентерит через ротавірус кожного року витрачається приблизно 1 мільярд доларів США.[4]
Дослідження
У процесі розробки знаходиться ряд вакцин проти гастроентериту, наприклад, вакцини проти шигеллли та ентеротоксигенної кишкової палички (ETEC) — двох основних бактеріальних збудників гастроентериту по всьому світу.[67][68]
Гастроентерит у тварин
Гастроентерит у кішок та собак спричинюють ті ж самі збудники, що і у людини. Найбільш поширеними з них є Campylobacter, Clostridium difficile, Clostridium perfringens та Salmonella.[69] Велика кількість токсичних рослин також можуть спричинити схожі прояви.[70] Деякі збудники заражають лише окремі види тварин. Так Коронавірус інфекційного гастроентериту свиней (TGEV) уражає свиней та спричинює блювання, діарею та зневоднення.[71] Вважається, що зараження свиней відбувається від диких птиць; етіотропного лікування не існує.[72] Він не передається людині.[73]
Примітки
- Disease Ontology — 2016.
- NDF-RT
- Drug Indications Extracted from FAERS — doi:10.5281/ZENODO.1435999
- Singh, Amandeep (July 2010). Pediatric Emergency Medicine Practice Acute Gastroenteritis — An Update. Emergency Medicine Practice 7 (7).
- Szajewska, H; Dziechciarz, P (2010 Jan). Gastrointestinal infections in the pediatric population.. Current opinion in gastroenterology 26 (1): 36–44. PMID 19887936. doi:10.1097/MOG.0b013e328333d799.
- Webber, Roger (2009). Communicable disease epidemiology and control : a global perspective (вид. 3rd). Wallingford, Oxfordshire: Cabi. с. 79. ISBN 978-1-84593-504-7.
- Mandell 2010 Chp. 93
- Eckardt AJ, Baumgart DC (January 2011). Viral gastroenteritis in adults. Recent Patents on Anti-infective Drug Discovery 6 (1): 54–63. PMID 21210762.
- Dennehy PH (January 2011). Viral gastroenteritis in children. The Pediatric Infectious Disease Journal 30 (1): 63–4. PMID 21173676. doi:10.1097/INF.0b013e3182059102.
- Meloni, A; Locci, D, Frau, G, Masia, G, Nurchi, AM, Coppola, RC (2011 Oct). Epidemiology and prevention of rotavirus infection: an underestimated issue?. The journal of maternal-fetal & neonatal medicine : the official journal of the European Association of Perinatal Medicine, the Federation of Asia and Oceania Perinatal Societies, the International Society of Perinatal Obstetricians. 24 Suppl 2: 48–51. PMID 21749188. doi:10.3109/14767058.2011.601920.
- Webb, A; Starr, M (2005 Apr). Acute gastroenteritis in children.. Australian family physician 34 (4): 227–31. PMID 15861741.
- Desselberger U, Huppertz HI (January 2011). Immune responses to rotavirus infection and vaccination and associated correlates of protection. The Journal of Infectious Diseases 203 (2): 188–95. PMC 3071058. PMID 21288818. doi:10.1093/infdis/jiq031.
- Galanis, E (2007 Sep 11). Campylobacter and bacterial gastroenteritis.. CMAJ : Canadian Medical Association 177 (6): 570–1. PMC 1963361. PMID 17846438. doi:10.1503/cmaj.070660.
- Nyachuba, DG (2010 May). Foodborne illness: is it on the rise?. Nutrition Reviews 68 (5): 257–69. PMID 20500787. doi:10.1111/j.1753-4887.2010.00286.x.
- Moudgal, V; Sobel, JD (2012 Feb). Clostridium difficile colitis: a review.. Hospital practice (1995) 40 (1): 139–48. PMID 22406889. doi:10.3810/hp.2012.02.954.
- Lin, Z; Kotler, DP; Schlievert, PM; Sordillo, EM (2010 May). Staphylococcal enterocolitis: forgotten but not gone?. Digestive diseases and sciences 55 (5): 1200–7. PMID 19609675.
- Leonard, J; Marshall, JK, Moayyedi, P (2007 Sep). Systematic review of the risk of enteric infection in patients taking acid suppression.. The American journal of gastroenterology 102 (9): 2047–56; quiz 2057. PMID 17509031. doi:10.1111/j.1572-0241.2007.01275.x.
- Elliott, EJ (2007 Jan 6). Acute gastroenteritis in children.. BMJ (Clinical research ed.) 334 (7583): 35–40. PMC 1764079. PMID 17204802. doi:10.1136/bmj.39036.406169.80.
- Escobedo, AA; Almirall, P, Robertson, LJ, Franco, RM, Hanevik, K, Mørch, K, Cimerman, S (2010 Oct). Giardiasis: the ever-present threat of a neglected disease.. Infectious disorders drug targets 10 (5): 329–48. PMID 20701575.
- Black, RE; Cousens, S, Johnson, HL, Lawn, JE, Rudan, I, Bassani, DG, Jha, P, Campbell, H, Walker, CF, Cibulskis, R, Eisele, T, Liu, L, Mathers, C, Child Health Epidemiology Reference Group of WHO and, UNICEF (2010 Jun 5). Global, regional, and national causes of child mortality in 2008: a systematic analysis.. Lancet 375 (9730): 1969–87. PMID 20466419. doi:10.1016/S0140-6736(10)60549-1.
- Tate, JE; Burton, AH, Boschi-Pinto, C, Steele, AD, Duque, J, Parashar, UD, WHO-coordinated Global Rotavirus Surveillance, Network (2012 Feb). 2008 estimate of worldwide rotavirus-associated mortality in children younger than 5 years before the introduction of universal rotavirus vaccination programmes: a systematic review and meta-analysis.. The Lancet infectious diseases 12 (2): 136–41. PMID 22030330. doi:10.1016/S1473-3099(11)70253-5.
- World Health Organization (November 2008). Global networks for surveillance of rotavirus gastroenteritis, 2001–2008. Weekly Epidemiological Record 47 (83): 421–428. Процитовано 10 травня 2012.
- Mandell, Gerald L.; Bennett, John E.; Dolin, Raphael (2004). Mandell's Principles and Practices of Infection Diseases (вид. 6th). Churchill Livingstone. ISBN 0-443-06643-4.
- Victora CG, Bryce J, Fontaine O, Monasch R (2000). Reducing deaths from diarrhoea through oral rehydration therapy. Bull. World Health Organ. 78 (10): 1246–55. PMC 2560623. PMID 11100619.
- Grimwood, K; Forbes, DA (2009 Dec). Acute and persistent diarrhea.. Pediatric clinics of North America 56 (6): 1343–61. PMID 19962025. doi:10.1016/j.pcl.2009.09.004.
- Toolkit. DefeatDD. Архів оригіналу за 27 квітня 2012. Процитовано 3 травня 2012.
- Management of acute diarrhoea and vomiting due to gastoenteritis in children under 5. National Institute of Clinical Excellence. April 2009.
- Tintinalli, Judith E. (2010). Emergency Medicine: A Comprehensive Study Guide (Emergency Medicine (Tintinalli)). New York: McGraw-Hill Companies. с. 830–839. ISBN 0-07-148480-9.
- Lawrence, DT; Dobmeier, SG; Bechtel, LK; Holstege, CP (2007 May). Food poisoning.. Emergency medicine clinics of North America 25 (2): 357–73; abstract ix. PMID 17482025. doi:10.1016/j.emc.2007.02.014.
- Steiner, MJ; DeWalt, DA, Byerley, JS (2004 Jun 9). Is this child dehydrated?. JAMA : the Journal of the American Medical Association 291 (22): 2746–54. PMID 15187057. doi:10.1001/jama.291.22.2746.
- Warrell D.A., Cox T.M., Firth J.D., Benz E.J., ред. (2003). The Oxford Textbook of Medicine (вид. 4th). Oxford University Press. ISBN 0-19-262922-0. Архів оригіналу за 21 березня 2012. Процитовано 7 лютого 2014.
- Viral Gastroenteritis. Center for Disease Control and Prevention. February 2011. Архів оригіналу за 24 квітня 2012. Процитовано 16 квітня 2012.
- World Health Organization (December 2009). Rotavirus vaccines: an update. Weekly epidemiological record. 51–52 (84): 533–540. Процитовано 10 травня 2012.
- Giaquinto, C; Dominiak-Felden G, Van Damme P, Myint TT, Maldonado YA, Spoulou V, Mast TC, Staat MA (2011 July). Summary of effectiveness and impact of rotavirus vaccination with the oral pentavalent rotavirus vaccine: a systematic review of the experience in industrialized countries. Human Vaccines. 7 7: 734–748. PMID 21734466. doi:10.4161/hv.7.7.15511. Процитовано 10 травня 2012.
- Jiang, V; Jiang B, Tate J, Parashar UD, Patel MM (July 2010). Performance of rotavirus vaccines in developed and developing countries. Human Vaccines 6 (7): 532–542. PMID 20622508. Процитовано 10 травня 2012.
- Patel, MM; Steele, D, Gentsch, JR, Wecker, J, Glass, RI, Parashar, UD (2011 Jan). Real-world impact of rotavirus vaccination.. The Pediatric Infectious Disease Journal 30 (1 Suppl): S1–5. PMID 21183833. doi:10.1097/INF.0b013e3181fefa1f.
- US Center for Disease Control and Prevention (2008). Delayed onset and diminished magnitude of rotavirus activity—United States, November 2007 – May 2008. Morbidity and Mortality Weekly Report 57 (25): 697–700. Процитовано 3 травня 2012.
- Reduction in rotavirus after vaccine introduction—United States, 2000–2009. MMWR Morb. Mortal. Wkly. Rep. 58 (41): 1146–9. October 2009. PMID 19847149.
- Tate, JE; Cortese, MM, Payne, DC, Curns, AT, Yen, C, Esposito, DH, Cortes, JE, Lopman, BA, Patel, MM, Gentsch, JR, Parashar, UD (2011 Jan). Uptake, impact, and effectiveness of rotavirus vaccination in the United States: review of the first 3 years of postlicensure data.. The Pediatric Infectious Disease Journal 30 (1 Suppl): S56–60. PMID 21183842. doi:10.1097/INF.0b013e3181fefdc0.
- Sinclair, D; Abba, K, Zaman, K, Qadri, F, Graves, PM (2011 Mar 16). Oral vaccines for preventing cholera.. Cochrane database of systematic reviews (Online) (3): CD008603. PMID 21412922. doi:10.1002/14651858.CD008603.pub2.
- Alhashimi D, Al-Hashimi H, Fedorowicz Z (2009). Antiemetics for reducing vomiting related to acute gastroenteritis in children and adolescents. У Alhashimi, Dunia. Cochrane Database Syst Rev (2): CD005506. PMID 19370620. doi:10.1002/14651858.CD005506.pub4.
- Tytgat GN (2007). Hyoscine butylbromide: a review of its use in the treatment of abdominal cramping and pain. Drugs 67 (9): 1343–57. PMID 17547475.
- BestBets: Fluid Treatment of Gastroenteritis in Adults.
- Canavan A, Arant BS (October 2009). Diagnosis and management of dehydration in children. Am Fam Physician 80 (7): 692–6. PMID 19817339.
- Gregorio GV, Gonzales ML, Dans LF, Martinez EG (2009). Polymer-based oral rehydration solution for treating acute watery diarrhoea. У Gregorio, Germana V. Cochrane Database Syst Rev (2): CD006519. PMID 19370638. doi:10.1002/14651858.CD006519.pub2.
- King CK, Glass R, Bresee JS, Duggan C (November 2003). Managing acute gastroenteritis among children: oral rehydration, maintenance, and nutritional therapy. MMWR Recomm Rep 52 (RR-16): 1–16. PMID 14627948.
- Allen SJ, Martinez EG, Gregorio GV, Dans LF (2010). Probiotics for treating acute infectious diarrhoea. У Allen, Stephen J. Cochrane Database Syst Rev 11 (11): CD003048. PMID 21069673. doi:10.1002/14651858.CD003048.pub3.
- Hempel, S; Newberry, SJ; Maher, AR; Wang, Z; Miles, JN; Shanman, R; Johnsen, B; Shekelle, PG (2012 May 9). Probiotics for the prevention and treatment of antibiotic-associated diarrhea: a systematic review and meta-analysis.. JAMA : the journal of the American Medical Association 307 (18): 1959–69. PMID 22570464.
- Mackway-Jones, Kevin (June 2007). Does yogurt decrease acute diarrhoeal symptoms in children with acute gastroenteritis?. BestBets.
- Telmesani, AM (2010 May). Oral rehydration salts, zinc supplement and rota virus vaccine in the management of childhood acute diarrhea.. Journal of family and community medicine 17 (2): 79–82. PMC 3045093. PMID 21359029. doi:10.4103/1319-1683.71988.
- DeCamp LR, Byerley JS, Doshi N, Steiner MJ (September 2008). Use of antiemetic agents in acute gastroenteritis: a systematic review and meta-analysis. Arch Pediatr Adolesc Med 162 (9): 858–65. PMID 18762604. doi:10.1001/archpedi.162.9.858.
- Mehta S, Goldman RD (2006). Ondansetron for acute gastroenteritis in children. Can Fam Physician 52 (11): 1397–8. PMC 1783696. PMID 17279195.
- Fedorowicz, Z; Jagannath, VA, Carter, B (2011 Sep 7). Antiemetics for reducing vomiting related to acute gastroenteritis in children and adolescents.. Cochrane database of systematic reviews (Online) 9 (9): CD005506. PMID 21901699. doi:10.1002/14651858.CD005506.pub5.
- Sturm JJ, Hirsh DA, Schweickert A, Massey R, Simon HK (May 2010). Ondansetron use in the pediatric emergency department and effects on hospitalization and return rates: are we masking alternative diagnoses?. Ann Emerg Med 55 (5): 415–22. PMID 20031265. doi:10.1016/j.annemergmed.2009.11.011.
- Ondansetron. Lexi-Comp. May 2011.
- Traa BS, Walker CL, Munos M, Black RE (April 2010). Antibiotics for the treatment of dysentery in children. Int J Epidemiol 39 (Suppl 1): i70–4. PMC 2845863. PMID 20348130. doi:10.1093/ije/dyq024.
- Grimwood K, Forbes DA (December 2009). Acute and persistent diarrhea. Pediatr. Clin. North Am. 56 (6): 1343–61. PMID 19962025. doi:10.1016/j.pcl.2009.09.004.
- Christopher, PR; David, KV, John, SM, Sankarapandian, V (2010 Aug 4). Antibiotic therapy for Shigella dysentery.. Cochrane database of systematic reviews (Online) (8): CD006784. PMID 20687081. doi:10.1002/14651858.CD006784.pub4.
- Effa, EE; Lassi, ZS, Critchley, JA, Garner, P, Sinclair, D, Olliaro, PL, Bhutta, ZA (2011 Oct 5). Fluoroquinolones for treating typhoid and paratyphoid fever (enteric fever).. Cochrane database of systematic reviews (Online) (10): CD004530. PMID 21975746. doi:10.1002/14651858.CD004530.pub4.
- Gonzales, ML; Dans, LF, Martinez, EG (2009 Apr 15). Antiamoebic drugs for treating amoebic colitis.. Cochrane database of systematic reviews (Online) (2): CD006085. PMID 19370624. doi:10.1002/14651858.CD006085.pub2.
- Harrison's Principles of Internal Medicine (вид. 16th). McGraw-Hill. ISBN 0-07-140235-7. Архів оригіналу за 4 серпня 2012. Процитовано 7 лютого 2014.
- Feldman, Mark; Friedman, Lawrence S.; Sleisenger, Marvin H. (2002). Sleisenger & Fordtran's Gastrointestinal and Liver Disease (вид. 7th). Saunders. ISBN 0-7216-8973-6.
- Gastroenteritis. Oxford English Dictionary 2011. Процитовано 15 січня 2012.
- Rudy's List of Archaic Medical Terms. Архів оригіналу за 9 липня 2007. Процитовано 7 лютого 2014.
- Flahault, A; Hanslik, T (2010 Nov). [Epidemiology of viral gastroenteritis in France and Europe].. Bulletin de l'Academie nationale de medecine 194 (8): 1415–24; discussion 1424–5. PMID 22046706.
- Albert, edited by Neil S. Skolnik ; associate editor, Ross H. (2008). Essential infectious disease topics for primary care. Totowa, NJ: Humana Press. с. 66. ISBN 978-1-58829-520-0.
- World Health Organization. Enterotoxigenic Escherichia coli (ETEC). Diarrhoeal Diseases. Процитовано 3 травня 2012.
- World Health Organization. Shigellosis. Diarrhoeal Diseases. Процитовано 3 травня 2012.
- Weese, JS (2011 Mar). Bacterial enteritis in dogs and cats: diagnosis, therapy, and zoonotic potential.. The Veterinary clinics of North America. Small animal practice 41 (2): 287–309. PMID 21486637. doi:10.1016/j.cvsm.2010.12.005.
- Rousseaux, Wanda Haschek, Matthew Wallig, Colin (2009). Fundamentals of toxicologic pathology (вид. 2nd ed.). London: Academic. с. 182. ISBN 9780123704696.
- MacLachlan, edited by N. James; Dubovi, Edward J. (2009). Fenner's veterinary virology (вид. 4th ed.). Amsterdam: Elsevier Academic Press. с. 399. ISBN 9780123751584.
- al.], edited by James G. Fox ... [et (2002). Laboratory animal medicine (вид. 2nd ed.). Amsterdam: Academic Press. с. 649. ISBN 9780122639517.
- al.], edited by Jeffrey J. Zimmerman ... [et. Diseases of swine (вид. 10th ed.). Chichester, West Sussex: Wiley-Blackwell. с. 504. ISBN 9780813822679.
Література
- Dolin, [edited by] Gerald L. Mandell, John E. Bennett, Raphael (2010). Mandell, Douglas, and Bennett's principles and practice of infectious diseases (вид. 7th ed.). Philadelphia, PA: Churchill Livingstone/Elsevier. ISBN 0-443-06839-9.